रोजमर्रा की जिंदगी में "गले की बीमारी" शब्द के तहत, अक्सर फेरनक्स (पाचन और श्वसन प्रणाली विभाग, जो नाक गुहा, मौखिक गुहा और लारनेक्स को सूचित करता है) के ईएनटी रोगों का तात्पर्य है।
जैसा कि अन्य अंगों के मामले में, गले की बीमारी संक्रमण (वायरल, जीवाणु या फंगल) का परिणाम हो सकती है - तीव्र और पुरानी, \u200b\u200bविभिन्न चोटों, हानिकारक बाहरी प्रभाव (कास्टिक और जहरीले पदार्थ, धूल, तंबाकू धुआं) दोनों।
वर्गीकरण
गले के एंट-बीमारियों को तीव्र सूजन, पुरानी सूजन और जटिलताओं में विभाजित किया जा सकता है। लारनेक्स और गले के रोगों में आकाश और फारेनजील बादाम, विदेशी निकाय, चोटों और फेरनक्स की जलन का हाइपरट्रॉफी भी शामिल है। अलग-अलग अपने विवरण पर विचार करें।
लक्षण
तीव्र सूजन संबंधी बीमारियां
इस समूह में शामिल हैं तीव्र फ़ैरिंज़ाइटिस और विभिन्न एंजिना, लगभग सबसे अधिक लगातार रोग बच्चों में गला।
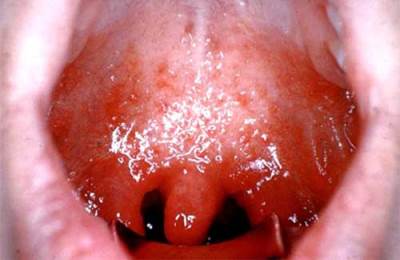
तीव्र फेरींगिटिस फेरीनक्स श्लेष्मा की तीव्र सूजन है, सूक्ष्मजीवों या हानिकारक पर्यावरणीय कारकों, जैसे धूम्रपान, शराब इत्यादि के प्रभाव के कारण विकासशील है।
इस बीमारी में, रोगी अक्सर जलने, सूखापन, गले में गले, घुटनों, संवेदनाओं की भावना के बारे में शिकायत करता है, संवेदनाओं को "गले में कॉम" के रूप में वर्णित किया जाता है। तापमान आमतौर पर या तो दर्द होता है।
एंजिना एक आम तीव्र संक्रामक-एलर्जी बीमारी है, जो फारेनजील अंगूठी के लिम्फोइड ऊतक को नुकसान के साथ विकसित करती है। कारण अक्सर बीटा हेमोलिटिक स्ट्रेप्टोकोकस समूह ए की सेवा करता है।
एक एंजिन अवतार पृथक (कैटारल, follicular और lacunar), atypical रूपों, साथ ही कुछ संक्रामक बीमारियों और रक्त रोगों के साथ विशिष्ट एंजिन भी है।

- सबसे आसान रूप दर्द और राइंड की विशेषता है, "कोमा" की भावना, निगलने पर मामूली दर्द और तापमान में एक छोटी वृद्धि।
फोलिकुलर एंजिना - गंभीर दर्द के साथ कठिन रिसाव, कान, सिरदर्द, कमजोरी, कभी-कभी उल्टी में विकिरण, घुटने टेकना। तापमान 39 डिग्री सेल्सियस तक बढ़ सकता है।
लैकोनर बैनल रूपों का सबसे गंभीर है। सभी बादाम एक छापे से ढके हुए हैं, लैकुना पीले-सफेद सवार से भरी हुई है, और दर्द को निगलने, बुखार और नशा की निगलने, बुखार और लक्षणों को निगलने के दौरान भी देखा जाता है, जिसमें "गले में कोमा" की भावना शामिल होती है।
विभिन्न संक्रामक बीमारियों में, एक अजनबी मुख्य प्रक्रिया के घटकों में से एक के रूप में भी विकसित हो सकता है।
घटना के साथ, एंजिना आगे बढ़ें:
- डिप्थीरिया (फिर बादाम एक घने सफेद-भूरे रंग के छापे से ढके होते हैं, अनाज का विकास - चोकिंग);
- लाल बुखार;
- खसरा;
- agranulocytosis;
- ल्यूकेमिया;
- हर्पीटी एंजिना (बादाम और एक तरफा संयुग्मशोथ पर छोटे बुलबुले के साथ)।
फंगल संक्रमण को संलग्न करना संभव है।
एंजिना का एक अलग रूप है एंजिना सिमनोवस्की-प्लाटा-वेन्सेन। यह स्फेरोस-जैसे बैक्टीरिया और मौखिक गुहा के स्पिरोकीकी का एक सिम्बियोसिस होता है, जिससे गले में "कोमा" की भावनाओं, मुंह और उच्च तापमान की सड़ा हुआ गंध की भावना होती है।

एंजलेट जटिलताओं के साथ आगे बढ़ सकते हैं, जैसे पैराट्रोनज़िलिटिस, पैरा- और रेट्रोफायरिंग टॉइंग फोदी।
PARAATHONZILLITITIS OSINDAL फाइबर की सूजन है, जो तापमान में मजबूत वृद्धि में 39-40 डिग्री सेल्सियस तक प्रकट होता है, जो कि बहुत सी खाने और लार को चिकनाई करने की असंभवता है मजबूत दर्द, "गले में कोमा", चकमा; टीआरआईएसएमएस द्वारा भी विशेषता - एक लक्षण जिसमें एक व्यक्ति चबाने वाली मांसपेशियों के टॉनिक स्पैम के कारण मुंह को पूरी तरह से नहीं खोल सकता है। बादाम के प्रक्षेपण में मुंह की गुहा में, एक प्रमुख भागने का खुलासा किया जाता है।
Parafaringeal Abrocess पैराफेयरिंग टेप का suppuration है, और अपवर्तक - प्लग। उनके लक्षण बड़े पैमाने पर पैराट्रोक्सिलिटिस (supcure को छोड़कर) के समान हैं, क्रमानुसार रोग का निदान एक लॉर डॉक्टर को ले जाना चाहिए।
हाइपरट्रॉफी बादाम
इस शब्द के तहत लिम्फैडेडिक ऊतक के विकास का तात्पर्य है। अक्सर आकाश और फारेनजील बादाम में हाइपरट्रॉफिक प्रक्रियाएं होती हैं।
बढ़ी हुई ऊतक अपनी सांस को बाधित कर सकते हैं, डिक्शन को तोड़ने के लिए एक घुटन का कारण बनता है, भोजन, गले में "कोमा" की भावना का कारण बनता है।
ऐसी बीमारी वाले बच्चे अच्छी तरह से सोते हैं, रात में खांसी करते हैं, इनमें से कुछ न्यूरोसाइच्रियट विकार विकसित कर सकते हैं।
पुरानी सूजन संबंधी बीमारियां
इनमें फेरींगिटिस और टोनिलिटिस के पुराने रूप शामिल हैं।
पुरानी फेरेंगिट - श्लेष्म फारेंक्स की सूजन - तीव्र रूपों के अपर्याप्त रूप से प्रभावी उपचार के कारण उत्पन्न होती है। कैटरीम, हाइपरट्रॉफिक (साइड और दानेदार) और एट्रोफिक रूप पाए जाते हैं।

मरीजों को बीमारी के बारे में शिकायत, आवंटन, गुदगुदी, "कॉम" गले में, घुटन, एक विदेशी शरीर की भावना, कान बिछाने।
तापमान नहीं बढ़ सकता है। अक्सर कुछ निगलने के लिए उन्हें पानी की एक सिप की आवश्यकता होती है।
क्रोनिक टॉन्सिलिटिस - बादाम की सूजन के रूप में स्थानीय अभिव्यक्तियों के साथ लगातार संक्रामक-एलर्जी बीमारी। अक्सर अन्य संक्रामक प्रक्रियाओं (जैसे एंजिना और कैरीज़) की जटिलता के रूप में उत्पन्न होता है।
एक साधारण रूप की विशेषता है (वर्ष में 1-2 बार) प्रासंगिक शिकायतों के साथ angns: दर्द, "गले में Komom", पार करने, चढ़ाई तापमान।
एक विषाक्त-एलर्जी रूप में, नशा और एलर्जीकरण के लक्षण कोणों में जोड़े जाते हैं, संयुग्मित रोग अक्सर पाए जाते हैं, जैसे संधिशोथ, ग्लोमेरुलोफ्राइटिस, पॉलीआर्थराइटिस, एंडोकार्डिटिस और अन्य।
विदेशी निकायों, चोटों और जला जलता है
खाद्य पदार्थों के दौरान, साथ ही साथ बच्चों के साथ-साथ बच्चों के दौरान बच्चों की बात करते समय विदेशी निकाय अक्सर गले में पड़ते हैं। कभी-कभी बुजुर्गों में अवयव दांत होते हैं। रोगी गले में कॉम पर शिकायत करते हैं, दर्द और सांस लेने और निगलने में।

गले की जलन बाहरी और आंतरिक, penetrating और अपरिपक्व, पृथक और संयुक्त, अंधा और के माध्यम से है।
दर्द सिंड्रोम द्वारा व्यक्त "कोमा", घुटने टेकने के कारण अक्सर रक्तस्राव, श्वसन संबंधी विकार, भाषण, निगलने में कठिनाई होती है।
बर्न्स गले की दीवार के थर्मल और रासायनिक घावों के साथ विकसित हो सकते हैं। थर्मल बर्न्स अधिक बार तापमान के प्रभाव का कारण बनता है - गर्म भोजन और पेय पदार्थ, कम अक्सर गर्म हवा या भाप प्राप्त करना।
रासायनिक जलन तब होती है जब हाइड्रोक्लोरिक, एसिटिक, नाइट्रिक एसिड, कास्टिक सोडा या पोटेशियम के संपर्क में आता है।
बर्न्स तीन डिग्री हो सकते हैं - पहले, सबसे आसान, श्लेष्म झिल्ली की लाली के साथ, तीसरे स्थान पर - कपड़े की गहरी परतों के नेक्रोसिस के साथ।
बर्न अक्सर दर्द, लापरवाही, सामान्य नशा के साथ होते हैं। बर्न जलने की कई जटिलताओं के कारण एक महत्वपूर्ण राज्य है।
इलाज
तीव्र फेरींगजाइटिस का उपचार आम तौर पर आउट पेशेंट किया जाता है, उसे चिकित्सक या एक ईएनटी डॉक्टर निर्धारित किया जाता है। इसमें एंटीसेप्टिक्स (क्लोरोफ्प्टन, कैमोमाइल के जलसेक), एरोसोल (चरण x), desensitizing और immunostimulating दवाओं के साथ rinsing शामिल है। एंटीबायोटिक्स शायद ही कभी नियुक्त किए जाते हैं।

अस्पताल में - बैलाल एंजिन आमतौर पर एक आउट पेशेंटेंट एंट डॉक्टर के साथ इलाज किया जाता है - अस्पताल में।
एंटीबायोटिक्स पेनिसिलिन, एंटीहिस्टामाइन्स (टवीगिट, टेलफास्ट), बायोपारोक्स के इनहेलेशन, रिंसिंग और नॉनस्टेरॉयड एंटी-भड़काऊ दवाओं के एक समूह से निर्धारित किए जाते हैं।
इलाज संक्रामक रोग और रक्त रोग, एक एंजिना की घटना के साथ, एक ईएनटी नहीं पकड़ना चाहिए, बल्कि संबंधित अस्पतालों में एक संक्रामक हेमेटोलॉजिस्ट होना चाहिए।
याद करने के लिए महत्वपूर्ण! डिप्थीरिया का कोई संदेह सर्वेक्षण के लिए एक निर्विवाद संकेत है और संभवतः, अस्पताल में भर्ती, क्योंकि डिप्थीरिया एक बहुत ही खतरनाक बीमारी है।
SIMANOVSKY-PLATIE-WENSENA के सिंक के साथ, पेनिसिलिन की तैयारी की एंटीबायोटिक थेरेपी, एक अस्तर और विटामिटी थेरेपी; मौखिक गुहा का निर्माण करें और नेक्रोटिक फॉसी से बादाम को शुद्ध करें।

Paragonzyllitis और अन्य फोड़े में purulent foci के पुनर्वास के लिए एंटीबायोटिक थेरेपी और अनिवार्य सर्जिकल हस्तक्षेप शामिल है।
पुरानी फेरींगिटिस को हानिकारक कारकों (अल्कोहल, धूम्रपान), इनहेलेशंस, गले कॉलरगोल (एंट डॉक्टर द्वारा आयोजित) के प्रभाव के लिए आउट पेशेंट का इलाज किया जाता है, जो एंटीसेप्टिक्स (हेक्सालिसिस, फारिंगोजेप्ट) के साथ कारमेल को पुनर्जीवित करता है। पुरानी फेरींगिटिस के इलाज में, दोनों रूढ़िवादी और शल्य चिकित्सा विधियों का उपयोग किया जाता है। सबसे पहले लाकुन बादाम (10-15 प्रक्रियाओं), योडिनोल या कॉलरगोल, रिंसिंग और फिजियोथेरेपी प्रक्रियाओं (यूएचएफ या माइक्रोवेव थेरेपी) के साथ उनकी सतह का स्नेहन।
सर्जिकल तरीकों में Tonsilloctomy शामिल हैं। समान, लेकिन कम कट्टरपंथी विधि - Tonsillo - या एडेनोटोमी, क्रमशः, पैतृक बादाम के हाइपरट्रॉफी का इलाज।

विदेशी निकाय विशेष tongs या loops का उपयोग कर ent डॉक्टर को हटा दें। चिमटी की मदद से विदेशी शरीर को हटाने के लिए जरूरी नहीं है, क्योंकि आप प्रक्रिया को बढ़ा सकते हैं और एस्फेक्सिया को कॉल कर सकते हैं।
रूसी एकेडमी ऑफ साइंसेज की सर्जिकल प्रसंस्करण में भी एक लॉर विशेषज्ञ है यदि आवश्यक उपकरण और उपकरण, अक्सर - अस्पताल में।
जला जलने का उपचार - एक कठिन और बहुस्तरीय प्रक्रिया, दोनों लोरोव और अन्य विशेषज्ञों को साइकिल चलाना। प्रारंभ में, सभी गतिविधियों का उद्देश्य आमतौर पर रोगी के जीवन को संरक्षित करना है, फिर आसंजन के गठन को रोकने के लिए।
तीव्र अवधि में, कॉपीराइट और डिटॉक्सिफिकेशन उपाय किए जाते हैं, श्वसन संबंधी हानि के खिलाफ लड़ाई हेमोस्टेसिस और एंटीबायोटिक थेरेपी द्वारा की जाती है।
सबसे दूर दूर की अवधि में लगातार प्रक्रिया एक बूनिंग है - इसकी निष्क्रियता को बहाल करने के लिए गले के लुमेन का विस्तार करना।
निवारण
गले की बीमारियां विविध हैं, इसलिए उनकी रोकथाम अलग है। ट्रेन सुरक्षा स्थितियों से बचा जाना चाहिए, भोजन के दौरान बात करने के लिए, इस्तेमाल किए गए खाद्य और पेय का पालन करें।
समय पर सभी तीव्र बीमारियों का इलाज करना भी जरूरी है, किसी भी मामले में प्रक्रिया को अनपेक्षित नहीं किया जाता है।
सकारात्मक प्रभाव में प्राकृतिक प्रतिरक्षा की सक्रियता होगी, उदाहरण के लिए, प्रतिरक्षा तैयारी का उपयोग करके।
यह केवल दो दिनों में वायरल और जीवाणु संक्रमण से निपटने में मदद करता है, प्रतिरक्षा के सक्रियण में योगदान देता है और शरीर से विषाक्त पदार्थों को हटा देता है, पुनर्वास समय को कम करता है।
लारनेक्स और ट्रेकेआ की तीव्र सूजन संबंधी बीमारियां अक्सर ऊपरी श्वसन पथ की तेज सूजन संबंधी बीमारियों के प्रकटीकरण के रूप में पाए जाते हैं। कारण सबसे विविध वनस्पति - जीवाणु, फंगल, वायरल, मिश्रित हो सकता है।
4.4.1। तीव्र कटारल लारेंजिटिस
तीव्र कटारल लारेंजिटिस (लैरींगाइटिस) - तीव्र इन्फेललारनेक्स की श्लेष्म झिल्ली।
एक स्वतंत्र बीमारी के रूप में, प्रभाव के तहत लारनेक्स में सैप्रोफेटिक वनस्पति के सक्रियण के परिणामस्वरूप तीव्र कैटरहल लैरींगिटिस होता है एक्जोजिनियसतथा अंतर्जात कारक।के बीच में एक्जोजिनियससुपरकोलिंग, निकोटीन और शराब के साथ श्लेष्म झिल्ली की जलन, पेशेवर नुकसान (धूल, गैसों, आदि) के प्रभाव, ठंड में एक लंबी जोरदार बातचीत, बहुत ठंड या बहुत गर्म भोजन की खपत के प्रभाव जैसे कारक खेलें। अंतहीनकारक - कम प्रतिरक्षा प्रतिक्रियाशीलता, गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की बीमारियां, एलर्जीश्लेष्म झिल्ली की आयु एट्रोफी। ध्वनि उत्परिवर्तन होने पर तीव्र कैटारहल लैरींगिटिस अक्सर युवावस्था के दौरान होता है।
Etiology।तीव्र लैरींगिटिस की घटना में विभिन्न ईटियोलॉजिकल कारकों में से बैक्टीरियल फ्लोरा की भूमिका निभाता है - पी-हेमोलिटिक स्ट्रेप्टोकोकस, न्यूमोकोकस, वायरल संक्रमण; इन्फ्लूएंजा ए और बी, पैराग्राप, कोरोनवी-आरयूएस, रिनोवायरस, मशरूम के वायरस। अक्सर मिश्रित वनस्पतियों से मिलता है।
Patomorphology।Partomorplogological परिवर्तन परिसंचरण विकार, hyperemia, ठीक सेल घुसपैठ और Larynx के श्लेष्म झिल्ली के सीरस umpregnation में कम हो जाते हैं। लारनेक्स की पूर्व संध्या पर सूजन फैलाते समय, वॉयस फोल्ड को एडीमा, घुसपैठ वाले वेस्टिबुलर सिलवटों के साथ कवर किया जा सकता है। एक पिनपॉइंट क्षेत्र की प्रक्रिया में उलझने में, झूठी अनाज की एक नैदानिक \u200b\u200bतस्वीर (लारेंजाइटिस पिंचिंग) होती है।
क्लिनिक।यह घोरपन, विकृतियों, गले में असुविधा और विदेशी निकायों की भावनाओं की उपस्थिति से विशेषता है। शरीर का तापमान अधिक आम है, कम अक्सर घटता संख्या में वृद्धि होती है। वॉयस फ़ंक्शन का उल्लंघन डिसफनी की अलग-अलग डिग्री के रूप में व्यक्त किया जाता है। कभी-कभी रोगी सूखी खांसी के बारे में चिंतित होता है, जो कि स्पुतम छिड़कने के साथ आगे होता है।
निदान।यह विशेष कठिनाइयों का प्रतिनिधित्व नहीं करता है, क्योंकि यह पैथोनोनोमोनिक संकेतों पर आधारित है: घोरपन की तीव्र उपस्थिति, अक्सर एक निश्चित कारण (ठंडे भोजन, ओरवी, ठंड, भाषण भार इत्यादि) से जुड़ी होती है; एक विशेषता laaryngoscopic पैटर्न पूरे लारनेक्स के श्लेष्म झिल्ली या केवल आवाज folds, मोटाई, सूजन और आवाज folds के अपूर्ण बंद होने के श्लेष्म झिल्ली के अधिक या कम स्पष्ट हाइपरमिया है; यदि कोई श्वसन संक्रमण नहीं है तो तापमान प्रतिक्रिया की कमी। लारेंजिटिस को तीव्र करने के लिए, उन मामलों को विशेषता देना आवश्यक है जब वॉयस फोल्ड के केवल किनारे हाइपरमिया होने के बाद, इस लिमिटेड के बाद से
प्रक्रिया, साथ ही साथ गिराया, पुरानी में जाने के लिए इच्छुक है
में बचपन लारिंगाइटिस को डिप्थीरिया के सामान्य रूप से अलग किया जाना चाहिए। इस मामले में पाथोनैटोमिक परिवर्तनों को गंदे भूरे रंग की फिल्मों के गठन के साथ फाइब्रिनस सूजन के विकास की विशेषता होगी, जो विशेष ऊतकों से जुड़ी है।
लारनेक्स की श्लेष्म झिल्ली की जमीन की सूजन सीमाओं की स्पष्ट परिभाषा और चेहरे की त्वचा को एक साथ क्षति के साथ कैटारल प्रक्रिया से अलग होती है।
उपचार।समय पर और पर्याप्त उपचार के साथ, रोग 10-14 दिनों के लिए समाप्त होता है, इसकी निरंतरता 3 सप्ताह से अधिक अक्सर पुरानी रूप में एक संक्रमण को इंगित करती है। सबसे महत्वपूर्ण और आवश्यक चिकित्सीय उपाय तीव्र सूजन घटनाओं के सबसॉइल को आवाज व्यवस्था (मौन मोड) का अवलोकन है। कोमल आवाज व्यवस्था का अनुपालन करने में विफलता न केवल वसूली में देरी करेगी, बल्कि प्रक्रिया के संक्रमण को पुरानी रूप में भी योगदान देगी। तीव्र, नमकीन भोजन, मादक पेय पदार्थ, धूम्रपान, शराब का स्वागत। दवाई से उपचार मूल रूप से एक स्थानीय चरित्र पहनता है। प्रभावी क्षारीय-महिला साँस लेना, श्लेष्म झिल्ली की सिंचाई, संयुक्त भड़काऊ घटकों (बायोपारोक्स, आईआरएस -19, आदि) युक्त संयुक्त दवाओं के साथ, कॉर्टिकोस्टेरॉइड, एंटीहिस्टामाइन ड्रग्स और एंटीबायोटिक्स से 7-10 दिनों के लिए लारनेक्स औषधीय मिश्रणों में जलसेक। लारनेक्स में जलसेक के लिए प्रभावी मिश्रण, जिसमें 1% मेन्थोइकिक तेल, हाइड्रोकोर्टिसोन इमल्शन शामिल है जिसमें एड्रेनालाईन हाइड्रोक्लोराइड के 0.1% समाधान की कई बूंदें शामिल हैं। कमरे में जहां रोगी स्थित है, उच्च हवा आर्द्रता को बनाए रखना वांछनीय है।
स्ट्रेप्टोकोकल और न्यूमोकोकल संक्रमण के साथ, शरीर के तापमान में वृद्धि के साथ, नशा, निर्धारित समग्र एंटीबायोटिक थेरेपी - पीई निकिलिन पंक्ति की तैयारी (phenoxymethylpenicillin 0.5 जी दिन में 4-6 बार, ampicillin 500 मिलीग्राम दिन में 4 बार) या मैक्रो-ढक्कन (उदाहरण के लिए, दिन में 4 बार 500 मिलीग्राम की एरिथ्रोमाइसिन)।
पूर्वानुमान उचित उपचार और आवाज व्यवस्था के पालन के साथ अनुकूल है।
4.4.2। घुसपैधी लैरीगिट
घुसपैठ Laryngitis (लैरींगाइटिस infltrativa।) - लारनेक्स की तीव्र सूजन, जिसमें प्रक्रिया सीमित नहीं हैzextian शैल, लेकिन गहरे प्रजनन कपड़े पर लागू होता है।मांसपेशियों के उपकरण, बंडलों, सर्वोच्च रिम प्रक्रिया में शामिल हो सकते हैं।
Etiology।ईटियोलॉजिकल कारक एक जीवाणु संक्रमण है जो चोट के दौरान या पीड़ित संक्रमण रोग के बाद लारनेक्स ऊतक में प्रवेश करता है। स्थानीय और सामान्य प्रतिरोध में कमी घुसपैठ वाले लैरींगिटिस की ईटियोलॉजी में एक पूर्ववर्ती कारक है। सूजन प्रक्रिया सीमित या मसालेदार रूप के रूप में हो सकती है।
क्लिनिक।प्रक्रिया के डिग्री और प्रसार पर निर्भर करता है। सूजन प्रक्रिया में एक स्पिल्ड फॉर्म के साथ, लारनेक्स की पूरी श्लेष्म झिल्ली, लारनेक्स के सीमित, अलग-अलग क्षेत्रों - इंटर-स्पेस-आकार की जगह, रन-अप, एपिग्लोटर, प्रोपेलर गुहा के साथ शामिल है। रोगी दर्द की शिकायत करता है, निगलने पर बढ़ रहा है, घबराहट, उच्च शरीर का तापमान, खराब कल्याण। मोटी श्लेष्म-प्यूरुलेंट स्पुतम के प्रत्यारोपण के साथ संभावित खांसी। इन लक्षणों की पृष्ठभूमि के खिलाफ, श्वसन समारोह का उल्लंघन होता है। क्षेत्रीय लिम्फ नोड्स पैल्पेशन के साथ घने और दर्दनाक हैं।
अपरिमेय चिकित्सा या उच्च वोल्टेज संक्रमण के मामले में, तीव्र घुसपैठ Laryngitis purulent आकार के लिए जा सकते हैं - phlegonous laryngitis { लैरींगाइटिस फ्लेगनोसा।). दर्द की लक्षण विज्ञान तेजी से बढ़ाया गया है, शरीर का तापमान बढ़ता है, सामान्य स्थिति बिगड़ती है, श्वास को अस्फियाक्सिया तक बाधित किया जाता है। अप्रत्यक्ष लैरींगोस्कोपी के मामले में, घुसपैठ पाया जाता है, जहां पतली श्लेष्म झिल्ली के माध्यम से, आप एक सीमित स्नेही को देख सकते हैं, जो एक फोड़ा के गठन की पुष्टि है। लारनेक्स की फोड़ा घुसपैठ लैरींगिटिस का अंतिम चरण हो सकता है और मुख्य रूप से नास्ट्रियन की पैतृक सतह पर या चेर-पालोवाइड उपास्थि में से एक के क्षेत्र में उत्पन्न होता है।
उपचार।एक नियम के रूप में, वे अस्पताल के तहत किए जाते हैं। इस उम्र के लिए अधिकतम खुराक के लिए एंटीबायोटिक थेरेपी असाइन करें, एंटीहिस्टामाइन तैयारी, मर्चिक, और, यदि आवश्यक हो, तो शॉर्ट-टर्म कॉर्टिकोस्टेरॉइड थेरेपी। आपातकालीन सर्जिकल हस्तक्षेप उन मामलों में दिखाया गया है जहां फोड़े का निदान किया जाता है। एक स्थानीय संज्ञाहरण के बाद, एक penette (या घुसपैठ) एक जेनेटिक चाकू द्वारा प्रकट किया जाता है। साथ ही, भारी एंटीबायोटिक थेरेपी, एंटीहिस्टामाइन थेरेपी, कॉर्टिकोस्टेरॉयड तैयारी, डिटॉक्सिफिकेशन और ट्रांसफ्यूजन थेरेपी निर्धारित की जाती है। एनाल्जेसिक नियुक्त करना भी आवश्यक है।
आम तौर पर, प्रक्रिया जल्दी से तेज हो जाती है। बीमारी के दौरान, लारनेक्स के लुमेन की स्थिति का पालन करने की सावधानीपूर्वक आवश्यकता है और एस्फेक्सिया के क्षण की प्रतीक्षा न करें।
यदि गर्दन की गर्दन के प्रचार के साथ एक मसाला फ्लेगन होता है, तो गर्दन आउटडोर कटौती का उत्पादन करती है, शुद्ध गुहाओं की विस्तृत जल निकासी के साथ सुनिश्चित हो जाती है।
श्वसन समारोह की लगातार निगरानी करना महत्वपूर्ण है; जब उपस्थितितीव्र बढ़ते स्टेनोसिस के संकेतों के लिए एक आपातकाल की आवश्यकता होती हैनया ट्रेकोस्टोमी।
4.4.3। पियर्स लैरीगिटिस (झूठा समूह)
Podskaya Larygitis -लैरींगाइटिस सबग्लोटिका। (सुभॉर्डल लैरीगिट- लैरींगाइटिस उपशीर्षक, झूठा समूह -असत्य क्रुप) - प्रक्रिया के प्रमुख स्थानीयकरण के साथ तीव्र लैरींगिटिसपोडोनिक गुहा।यह आमतौर पर 5-8 साल से कम उम्र के बच्चों में मनाया जाता है, जो प्रोपल्सन गुहा की संरचना की विशेषताओं से जुड़ा होता है: छोटे बच्चों में आवाज गुना के तहत एक ढीला फाइबर दृढ़ता से विकसित होता है और आसानी से दुश्मन की जलन पर प्रतिक्रिया करता है। स्टेनोसिस का विकास भी बच्चों में लारनेक्स की संकीर्णता, तंत्रिका और संवहनी प्रतिबिंब की लेबलिटी में योगदान देता है। बच्चे की क्षैतिज स्थिति के साथ, रक्त के प्रवाह के कारण, एडीमा बढ़ जाती है, इसलिए रात में राज्य की गिरावट अधिक स्पष्ट होती है।
क्लिनिक।यह रोग आमतौर पर ऊपरी श्वसन पथ की सूजन, नाक से गबन और निर्वहन, subfebrile शरीर के तापमान, खांसी की सूजन के साथ शुरू होता है। बच्चे की समग्र स्थिति दिन के दौरान काफी संतोषजनक है। रात अचानक घुटन के हमले, भौंकने वाली खांसी, त्वचा के साइनोसिस। डिस्पने अधिमानतः प्रेरणादायक है, साथ ही टायर, ओवर-और कनेक्टल रिक्त स्थान, एपिगास्ट्रिक क्षेत्र के नरम ऊतकों के पीछे हटने के साथ। इस तरह के एक भाग्य कुछ ही मिनटों से आधे घंटे तक रहता है, जिसके बाद प्रचुर मात्रा में पसीना दिखाई देता है, सांस लेने सामान्यीकृत होता है, बच्चा सो जाता है। इस तरह के राज्यों को 2-3 दिनों के बाद दोहराया जा सकता है।
लार्जोस्कोपिक चित्रपोगिंग लैरींगिटिस का प्रतिनिधित्व रॉक-आकार वाली सममित सूजन, हेमोलेट स्पेस के श्लेष्म झिल्ली के हाइपरमिया के रूप में दर्शाया जाता है। ये रोलर्स वॉयस फोल्ड के नीचे से निकलते हैं, जो लारनेक्स के लुमेन को काफी कम करते हैं और इस प्रकार सांस लेना मुश्किल हो जाता है।
निदान।सच्चे डिप्थीरिया अनाज से अलग होना आवश्यक है। "झूठी समूह" शब्द इंगित करता है कि बीमारी एक सच्चे अनाज का विरोध करती है, यानी मोर्टार डिप्थीरिया के समान लक्षण हैं। हालांकि, एक चुटकी लारेंजिटिस के साथ, रोग एक दृष्टिकोण चरित्र है - दिन के दौरान संतोषजनक स्थिति में बदलाव की कठिनाइयों में बदलाव की कठिनाइयों और रात में शरीर के तापमान में वृद्धि होती है। डिप्थीरिया के साथ आवाज होरेस है, एक चुटकी लारेंजाइटिस नहीं बदला जाता है। डिप्थीरिया में, कोई भौंकने वाली खांसी नहीं है, जो झूठी अनाज की विशेषता है। एक चुटकी Laryngitis के साथ, कोई महत्वपूर्ण वृद्धि नहीं है
क्षेत्रीय केंद्र लसीकापर्व, ज़ी और लतीनी में डिप्थीरिया की कोई फिल्म नहीं है। फिर भी, डिप्थीरिया स्टिक पर फेरनक्स, लारनेक्स और नाक से स्मीयर्स के जीवाणुविज्ञान अध्ययन करने के लिए हमेशा आवश्यक होता है।
उपचार।भड़काऊ प्रक्रिया और श्वसन वसूली को खत्म करना है। एंटी-एडीमा की तैयारी के प्रभावी साँस लेना इफेड्रिन समाधान का 5%, एड्रेनालाईन समाधान का 0.1%, एट्रोपिन समाधान का 0.1%, 1% डिप्लोमा समाधान, हाइड्रोकोर्टिसोन 25 मिलीग्राम और रसायन है। एंटीबायोटिक थेरेपी की आवश्यकता होती है, जो इस उम्र के लिए अधिकतम खुराक में निर्धारित होती है, एंटीहिस्टामाइन थेरेपी, sedatives। इसे बच्चे के 2-4 मिलीग्राम / किलोग्राम शरीर के वजन की दर से हाइड्रोकोर्टिसोन का उद्देश्य भी दिखाया गया है। फायदेमंद पीने - चाय, दूध, खनिज क्षारीय पानी; व्याकृता प्रक्रियाएं - पैर स्नान, सरसों के टुकड़े।
घुटन के हमले को रोकने की कोशिश की जा सकती है, जल्दी से स्पुतुला को गले की पिछली दीवार पर छुआ, जिससे एक उल्टी रिफ्लेक्स प्रदान किया जाता है।
मामले में जब उपरोक्त उपाय शक्तिहीन हैं, औरघुटना खतरा हो जाता है, आपको इसका सहारा लेना चाहिए2-4 दिनों के लिए Norothaleal इंट्यूबेशन, और यदि आवश्यक होट्रेकोस्टोमी दिखा रहा है।
4.4.4। गुंडी एंजिना
गुंडी एंजिना (एंजिना। लारेंजिया।), या फेलिंग लारिनगिट (लैरींगाइटिस submucosa।) - तीव्र संक्रामक रोगlarynx के श्लेष्म झिल्ली की मोटाई में, Larynx के गैस्ट्रिक्स में स्थित लारनेक्स के लिम्फैडेनोइड ऊतक का घावटैनल फोल्ड, नाशपाती की जेब के नीचे, साथ ही साथ नास्टेस्ट्रियन की पैतृक सतह के क्षेत्र में भी।यह अपेक्षाकृत दुर्लभ है और तीव्र लैरींगिटिस के मुखौटे के नीचे गुजर सकता है।
Etiology।भड़काऊ प्रक्रिया के कारण ईटियोलॉजिकल कारक विभिन्न प्रकार के जीवाणु, कवक और वायरल वनस्पति हैं। श्लेष्म झिल्ली में कारक एजेंट का प्रवेश वायु-ड्रिप या आहार पथ के साथ हो सकता है। Etiologi में, Larynx की सुपरकोलिंग और चोट भी भूमिका निभाती है।
क्लिनिक।बड़े पैमाने पर स्कीमनींग के घोंघे के अभिव्यक्तियों के समान। यह गले में दर्द को परेशान करता है, निगलने पर बढ़ रहा है और गर्दन को मोड़ते समय। डिस्पोनी, सांस लेने में कठिनाई। एक उच्च-अल्किना वाला शरीर का तापमान उच्च है, 39 डिग्री सेल्सियस तक, पल्स तेजी से है। जब पैल्पेशन दर्दनाक होता है और क्षेत्रीय लिम्फ नोड्स में वृद्धि होती है।
लैरींगोस्कोपी के दौरान, लारनेक्स के श्लेष्म झिल्ली के हाइपरमिया और घुसपैठ निर्धारित किए जाते हैं, कभी-कभी एक संकुचित लुमेन

श्वसन पथ, बिंदु purulent छापे के साथ व्यक्तिगत follicles। लंबे प्रवाह पर, नास्ट्रियन की पैतृक सतह पर एक फोड़ा का गठन, एक सेरेपेलोनोडेक्चरल गुना और लिम्फैडेडिक ऊतक के क्लस्टर के अन्य स्थानों (अंजीर। 4.10).
निदान।उपयुक्त एनामिक और नैदानिक \u200b\u200bडेटा के साथ अप्रत्यक्ष लैरींगोस्कोपी आपको सही निदान स्थापित करने की अनुमति देता है। गुंडी एंजिना को डिप्थीरिया से अलग किया जाना चाहिए, जिसमें समान प्रवाह हो सकता है।
उपचार।विस्तृत स्पेक्ट्रम एंटीबायोटिक्स (Augmentin, Amoxiclav, Cefazolin, Cefzol, आदि), Antihista खनिज संसाधन (Tueesegl, phenkarol, peritole, claritine, आदि), mercolics, एनाल्जेसिक, एंटीप्रेट्रिक्स शामिल हैं। श्वसन संबंधी हानि के लक्षणों की घटना में, अल्पकालिक कोर्टिकोस्टेरॉइड थेरेपी 2-3 दिनों के लिए जोड़ा जाता है। काफी स्टेनोसिस के साथ, एक आपातकालीन ट्रेकोटॉमी दिखाया गया है।
4.4.5। हाइलैंड सूजन
हाइलैंड सूजन (एडीमा। लारेंजिया।) - तेजी से विकसितlarynx के श्लेष्म झिल्ली में Zomotor एलर्जी प्रक्रिया,उसकी मंजूरी बढ़ रही है।
Etiology।लारनेक्स की तीव्र सूजन के कारण हो सकते हैं:
1) लारनेक्स की सूजन प्रक्रियाएं (पिन किए गए लार्ड, तीव्र लैरींगोट्रैचिटिट, चोंड्रोपेरिचोंड्राइट और
तीव्र संक्रामक रोग (डिप्थीरिया, कॉर्टेक्स, स्कारलेटिन, फ्लू, आदि);
लारनेक्स ट्यूमर (सौम्य, घातक);
बड़ी चोटें (यांत्रिक, रसायन);
एलर्जी संबंधी बीमारियां;
larynx और अंगों के trachees के साथ पड़ोसी की पैथोलॉजिकल प्रक्रियाएं (मीडियास्टिनम, एसोफैगस, थायराइड ग्रंथि, टोपी फोड़ा, कफ गर्दन, आदि) के ट्यूमर)।
क्लिनिक।लारनेक्स और ट्रेकेआ के लुमेन की संकुचन एक बिजली कक्ष (विदेशी शरीर, स्पैम) विकसित कर सकता है, तेजी से (संक्रमण)
रोग, एलर्जी प्रक्रियाएं, आदि) और कालानुक्रमिक (ट्यूमर की पृष्ठभूमि पर)। नैदानिक \u200b\u200bचित्र डिग्री पर निर्भर करता है * लारनेक्स के लुमेन और इसके विकास की गति को कम करता है। की तुलना में- | स्टी स्टेनोसिस विकसित होता है, और अधिक खतरनाक। सूजन के साथ! इथियोलॉजी edema गले में दर्द चिंतित, के साथ बढ़ रहा है! निगलने, एक विदेशी शरीर की भावना, आवाज परिवर्तन। रास्प | तले हुए अंडे के श्लेष्म झिल्ली पर एडीमा की जगह! उपास्थि, cherpealonadcantic गुना और peolars, [टीआई Larynx के तेज स्टेनोसिस का कारण बनता है, जिससे कठिन हो जाता है! पिकाकेशन की तस्वीर खतरनाक जीवन रोगी (अनुभाग देखें! 4.6.1)।
एक लैरींगोस्कोपिक परीक्षा के साथ, प्रभावित गाउन विभाग के श्लेष्म झिल्ली के गूंज -1 को फॉर्म में निर्धारित किया जाता है! पानी या पुतली सूजन। के साथ हाइलाइट! यह तेजी से मोटा हुआ है, हाइपरमिया, प्रक्रिया के तत्व हो सकते हैं! यह चुपके के आकार के उपास्थि के क्षेत्र पर लागू होता है। आवाज | श्लेष्म झिल्ली की एडीमा में एक भट्ठा के साथ walah तेजी से संकुचित है, में! Podolic गुहा सूजन एक द्विपक्षीय तकिया की तरह दिखता है | उपचारात्मक प्रलोभन।
यह विशेषता है कि एडीमा की सूजन ईटियोलॉजी के साथ- गंभीरता की विभिन्न डिग्री जाव -1, हाइपरमिया और श्लेष्म झिल्ली के जहाजों के इंजेक्शन को बाधित कर रही है। लोका, गैर-भड़काऊ के साथ - हाइपरमिया आमतौर पर नहीं है - | डाल।
निदान। आमतौर पर यह कठिनाइयों का कारण नहीं है। अलग-अलग डिग्री के लिए श्वास विकार, एक विशेषता लैरींगोस्कोपिक तस्वीर रोग को सही ढंग से परिभाषित करना संभव बनाता है।] एडीमा के कारण को जानना अधिक कठिन है। कुछ मामलों में, एक जिप-उपचार, दुश्मन श्लेष्म झिल्ली एक ट्यूमर, एक विदेशी निकाय, और अन्य के साथ बंद हो जाती है। अप्रत्यक्ष लैरींगोस्कोपी के साथ, ब्रोंकोस्कोपी बनाने के लिए आवश्यक है, "" लारनेक्स और छाती और अन्य अध्ययनों की रेडियोग्राफी।
उपचार। अस्पताल की स्थिति में आयोजित किया गया और यह मुख्य रूप से बाहरी श्वसन की बहाली पर निर्देशित किया जाता है। नैदानिक \u200b\u200bअभिव्यक्तियों की गंभीरता के आधार पर, रूढ़िवादी और सर्जिकल उपचार विधियों का उपयोग किया जाता है।
कंज़र्वेटिव विधियों को श्वसन पथ की संकुचन के मुआवजे और उपमहाद्वीपित चरण में दिखाया गया है और नियुक्तियों को शामिल किया गया है: 1) माता-पिता के विस्तृत स्पेक्ट्रम एंटीबायोटिक्स (सेफलोस्पोरिन, अर्द्ध सिंथेटिक पेनिसिलिन, मैक्रोलाइड्स इत्यादि); 2) एंटीहिस्टामाइन की तैयारी (पिपोल्फन इंट्रामस्क्युलर के 2 मिलीलीटर; Taverglass, आदि); 3) कॉर्टिकोस्टेरॉयड थेरेपी (प्रेडनिसोन - 120 मिलीग्राम इंट्रामस्क्युलर तक)। कैल्शियम ग्लुकोनेट के 10% समाधान के 10 मिलीलीटर के एक इंट्रामस्क्यूलर प्रशासन की सिफारिश की जाती है, अंतःशिरा - 20 मिलीलीटर 40% ग्लूकोज समाधान का 5 मिलीलीटर एस्कॉर्बिक एसिड के साथ एक साथ।
यदि edema दृढ़ता से व्यक्त किया गया है और कोई सकारात्मक नहीं है
गतिशीलता, इंजेक्शन कॉर्टिकोस्टेरॉयड तैयारी की खुराक में वृद्धि की जा सकती है। एक तेज प्रभाव 200 मिलीलीटर आइसोटोनिक सोडियम क्लोराइड समाधान के अंतःशिरा प्रशासन देता है जिसमें 90 मिलीग्राम प्रेडनिसोलोन, पिपोल्फन के 2 मिलीलीटर, 10% कैल्शियम क्लोराइड समाधान के 10 मिलीलीटर, लाज़ीज़ के 2 मिलीलीटर के अतिरिक्त।
रूढ़िवादी उपचार से प्रभाव की कमी, डिकंपेंसेटेड स्टेनोसिस की उपस्थिति के लिए तत्काल ट्रेको की आवश्यकता होती हैबेवकूफ। एस्फेक्सिया में, वे आपातकालीन coneepotoity उत्पादन,
और फिर, बाहरी श्वास बहाल करने के बाद,- ट्रेश-stomoty।
4.4.6। तीव्र ट्रेकेइटिस
तीव्र ट्रेकेइटिस (ट्रेकेइटिस acuta।) - निचले श्वसन पथ (ट्रेकेआ और ब्रोंची) के श्लेष्म झिल्ली की तीव्र सूजन।पृथक रूप में, यह शायद ही कभी पाया जाता है, ज्यादातर मामलों में एक तेज ट्रैचिटिस को ऊपरी श्वसन पथ - नाक, फेरनक्स और लारनेक्स में सूजन परिवर्तन के साथ जोड़ा जाता है।
Etiology। तीव्र ट्रेचाइट की घटना का कारण संक्रमण है, जिनमें से रोगजनक श्वसन पथ में saprofit हैं और विभिन्न exogenous कारकों के प्रभाव में सक्रिय हैं; वायरल संक्रमण, प्रतिकूल जलवायु स्थितियों के संपर्क में, शरीर की सुपरकोलिंग, पेशेवर नुकसान इत्यादि।
अक्सर, अलग ट्रेकेआ के अध्ययन में, एक जीवाणु फ्लोरा पाया जाता है - Staphylococcus ऑरियस।, एच. में।- fluenzae।, स्ट्रैपटोकोकस निमोनिया।, मोरैक्सेला catarrhalis। और आदि।
Patomorphology। श्वासनली में रूपरेखा परिवर्तनों को श्लेष्म झिल्ली, एडीमा, फोकल या श्लेष्म झिल्ली, रक्त प्रवाह और श्लेष्म झिल्ली के रक्त वाहिकाओं के विस्तार के फैलाव घुसपैठ की विशेषता है।
क्लिनिक। ठेठ नैदानिक \u200b\u200bसंकेत जब ट्रेसेकिट एक हमला खांसी है, खासकर रात में। बीमारी की शुरुआत में, खांसी सूखी, फिर श्लेष्म-पुष्प प्रकृति के मोक्रिट में शामिल हों, कभी-कभी रक्त की लकीर के साथ। खांसी के हमले के बाद, स्टर्नम के पीछे और लारनेक्स के क्षेत्र में दर्द की अलग-अलग गंभीरता होती है। आवाज कभी-कभी ध्वनि खो देती है और होरेस बन जाती है। कुछ मामलों में, उप-ज्वर शरीर का तापमान देखा जाता है, कमजोरी, अविवेकिशन।
निदान। निदान Laryngotrachososcopy, Anamnesis, रोगी शिकायत, mic के परिणामों के आधार पर स्थापित किया गया है
स्पुतम, फेफड़ों की रेडियोग्राफी की रोबोलॉजिकल रेंज।
उपचार।रोगी को गर्म गीली हवा को घर के अंदर प्रदान करने की आवश्यकता होती है। Expectorant (Licorice Root, Mukaltin, Glyciram, आदि) और Antitussive (Libeques-Sync, Touperex, Sinupere, Broncology, आदि) का अर्थ है, फोमी ड्रग्स (एसिटाइलसिस्टीन, फ्लिम्यूकिल, ब्रोमोगेक-सिंथेन), एंटीहिस्टामाइन्स (सुपृष्ठी, पिपोलॉल्फेन, केएलए रितिन, आदि), पैरासिटामोल। इसे एक साथ उम्मीदवारों और एंटीट्यूसिव उपकरण की नियुक्ति से बचा जाना चाहिए। एक अच्छा प्रभाव छाती, पैर स्नान पर सरसों के टुकड़ों का उपयोग होता है।
डाउनलिंक संक्रमण को रोकने के लिए शरीर के तापमान को बढ़ाने के साथ, एंटीबैक्टीरियल थेरेपी (ऑक्ससिलिन, Augmentin, Amoksykklav, Cefazoline, आदि) की सिफारिश की है।
पूर्वानुमान।तर्कसंगत और समय पर थेरेपी के साथ, पूर्वानुमान अनुकूल है। रिकवरी 2-3 सप्ताह के भीतर होती है, लेकिन कभी-कभी एक लंबे समय तक प्रवाह और एक बीमारी एक पुरानी रूप में जा सकती है। कभी-कभी ट्रेकेइटिस नीचे की ओर संक्रमण से जटिल होता है - ब्रोंकोपनमोनिया, निमोनिया।
4.5। क्रोनिक सूजन संबंधी रोग गॉर्टनी
श्लेष्म झिल्ली की पुरानी सूजन की बीमारी और लारनेक्स के सबम्यूकोसल बेस और ट्रेकेआ के समान कारणों के प्रभाव में होता है: प्रतिकूल घरेलू, पेशेवर, जलवायु, संवैधानिक और रचनात्मक कारकों का प्रभाव। कभी-कभी शुरुआत से सूजन की बीमारी एक क्रोनिक कोर्स प्राप्त करती है, उदाहरण के लिए, कार्डियोवैस्कुलर और फुफ्फुसीय प्रणालियों की बीमारियों के साथ।
लारनेक्स की पुरानी सूजन के निम्नलिखित रूपों को प्रतिष्ठित किया गया है: कैररहल, एट्रोफिक, हाइपरप्लास्टिक; डिफ्यूसnyuया सीमित, laryngitis और pahidermia चुटकीविशाल।
4.5.1। क्रोनिक कैटरहल लैरींगिटिस
क्रोनिक कैटररल लारेंजिटिस (लैरींगाइटिस क्रोनिका कैटर।- रालिस।) - लारनेक्स के श्लेष्म झिल्ली की पुरानी सूजन।यह पुरानी सूजन का सबसे लगातार और आसान रूप है। इस पैथोलॉजी में मुख्य ईटियोलॉजिकल भूमिका आवाज उपकरण (गायकों, व्याख्याताओं, शिक्षकों, आदि) पर एक लंबा भार निभाती है। प्रभाव महत्वपूर्ण है
प्रतिकूल एक्सोजेनस कारक - जलवायु, पेशेवर आदि
क्लिनिक।सबसे लगातार सुविधा घोरता है, लारनेक्स के मतदान समारोह का विकार, तेजी से थकान, आवाज की आवाज़ बदलती है। बीमारी की गंभीरता के आधार पर, यह एक लारनेक्स, खांसी में एक विदेशी शरीर की भावना, सूखापन, भावनाओं की भावना को भी परेशान कर रहा है। खांसी खांसी प्रतिष्ठित है, जो लंबे धूम्रपान की पृष्ठभूमि के खिलाफ होती है और निरंतर, दुर्लभ, हस्ताक्षरित खांसी की विशेषता होती है।
के लिये लैरींगोस्कोपीमध्यम हाइपरमिया, लारनेक्स के श्लेष्म झिल्ली की सूजन, इस तरह की पृष्ठभूमि पर, वॉयस फोल्ड के क्षेत्र में अधिक स्पष्ट है, श्लेष्म झिल्ली के जहाजों का स्पष्ट इंजेक्शन निर्धारित किया जाता है।
निदान।यह कठिनाइयों का प्रतिनिधित्व नहीं करता है और एक विशिष्ट नैदानिक \u200b\u200bचित्र, एनामनेसिस और अप्रत्यक्ष लैरींगोस्कोपी के डेटा पर आधारित है।
उपचार।ईटियोलॉजिकल कारक के प्रभाव को खत्म करना आवश्यक है, यह अनुशंसा की जाती है कि सौम्य आवाज व्यवस्था की सिफारिश की जाए (जोर से और लंबे समय तक भाषण को खत्म करें)। उपचार मुख्य रूप से स्थानीय है। उत्तेजना की अवधि के दौरान, हाइड्रोकार्टिसोन निलंबन के साथ एंटीबायोटिक्स का समाधान प्रभावी ढंग से प्रभावित हो रहा है: 4 मिलीलीटर आइसोटोनिक सोडियम क्लोराइड समाधान के 150,000 इकाइयों के 150,000 इकाइयों, 250,000 हाय-स्ट्रेप्टोमाइसिन, 30 मिलीग्राम हाइड्रोकोर्टिसोन के अतिरिक्त के साथ। इस रचना को दिन में 2 बार 1 - 1.5 मिलीलीटर की लैड में डाला जाता है। इनहेलेशन के लिए एक ही संरचना का उपयोग किया जा सकता है। उपचार का कोर्स 10 दिनों के भीतर किया जाता है।
जब दवाओं का स्थानीय उपयोग, वनस्पति विज्ञान को वनस्पति पर बुवाई के बाद बदला जा सकता है और एंटीबायोटिक दवाओं की संवेदनशीलता का पता लगाया जा सकता है। संरचना से हाइड्रोकोर्टिसोन को भी शामिल किया जा सकता है, और रासायनिक या फ्लू-इमुपाइल जोड़ें, जिसमें एक गुप्तता और मुस्लिथिक प्रभाव है।
संयुक्त दवाओं द्वारा लारनेक्स के श्लेष्म झिल्ली की सिंचाई के लिए एयरोसोल की नियुक्ति अनुकूल है, जिसमें एंटीबायोटिक, एनाल्जेसिक, एंटीसेप्टिक (बायोपारॉक्स, आईआरएस -19) शामिल हैं। तेल और क्षार-ब्यूटी-तेल साँसों का उपयोग सीमित होना चाहिए, क्योंकि ये दवाएं निश्चित उपकला, कोयले पर प्रतिकूल रूप से कार्य करती हैं और पूरी तरह से अपने कार्य को रोकती हैं।
पुरानी कैटरहल लैरींगिटिस के इलाज में एक बड़ी भूमिका सूखे समुद्र तट की स्थितियों में जलवायु चिकित्सा से संबंधित है।
पूर्वानुमान उचित चिकित्सा के साथ अपेक्षाकृत अनुकूल है, जिसे समय-समय पर दोहराया जाता है। अन्यथा, एक हाइपरप्लास्टिक या एट्रोफिक रूप में एक संक्रमण संभव है।
4.5.2। क्रोनिक हाइपरप्लास्टिक लैरींगिट
क्रोनिक हाइपरप्लास्टिक (हाइपरट्रॉफिक) लैरींगिटिस
(लैरींगाइटिस क्रोनिका हाइपरप्लास्टा।) यह सीमित द्वारा विशेषता हैया लारनेक्स के श्लेष्म झिल्ली के diffuse हाइपरप्लासिया।श्लेष्म झिल्ली के निम्नलिखित प्रकार के हाइपरप्लासिया प्रतिष्ठित हैं:
गायकों के नोड्यूल (गायन नोड्यूल);
pakhidermy larynx;
पुरानी पिन वाली लैरींगिटिस;
हानि, या प्रकोप, गैस्ट्रोक लैरीनक्स।
क्लिनिक।रोगी की मुख्य शिकायत व्यक्त प्रतिरोधी घुड़सवारता, थकान, कभी-कभी अफीम की डिग्री अलग-अलग डिग्री होती है। रोगी के उत्तेजनाओं के साथ, छिद्र, निगलने पर विदेशी शरीर की भावना, एक श्लेष्म के साथ एक दुर्लभ खांसी अलग हो गई।
निदान।अप्रत्यक्ष लैरींगोस्कोपी और स्ट्रोबोसोपी को श्लेष्म झिल्ली के सीमित या फैलाने वाले हाइपरप्लासिया का पता लगाना संभव है, अंतर-पालोवाइड और अन्य लारनेक्स विभागों में मोटी श्लेष्म की उपस्थिति।
हाइपरप्लास्टिक प्रक्रिया के फैलाव रूप के साथ, श्लेष्म झिल्ली मोटा होता है, pastognos, hyperemic; वॉयस फोल्ड के किनारों को मोटा कर दिया जाता है और सभी को विकृत किया जाता है, जो उनके पूर्ण बंद होने से रोकता है।
एक सीमित रूप (गायन नोड्यूल) के साथ, लारनेक्स गुलाबी रंग की श्लेष्म झिल्ली बिना किसी बदलाव के, वॉयस फोल्ड के सामने और मध्यम तिहाई के बीच सीमा पर, सममित संरचनाएं संयोजी ऊतक के रूप में स्थित होती हैं (नोड्यूल) 1-2 मिमी व्यास के साथ एक विस्तृत आधार। ये नोड्यूल वॉयस स्लॉट के पूर्ण बंद होने से रोकते हैं, जिसके परिणामस्वरूप आवाज होरा हो जाती है (चित्र 4.11)।
Pahidermia के साथ, Larynx - अंतर-अंतरिक्ष के आकार की जगह में, श्लेष्म झिल्ली मोटाई है, वहाँ epidermal सीमित अपनी सतह पर बढ़ता है, बाहरी रूप से छोटे जंक्शन की याद दिलाता है, granulation आवाज folds के पीछे तीसरे हिस्से में स्थानीयकृत होते हैं- संसदीय स्थान। लारनेक्स के लुमेन में एक छोटा चिपचिपा अलग होता है, सीटें छिलके बन सकती हैं।
लॉन्च (प्रोलैप्स) गोल्डन लारनेक्स वॉयस के लंबे समय तक ओवरवॉल्टेज और गैस्ट्रोइन्किंग श्लेष्मा की सूजन प्रक्रिया के परिणामस्वरूप उत्पन्न होता है। एक जबरन साँस छोड़ने के साथ, दीपक, खांसी हाइपरट्रॉफिड श्लेष्म झिल्ली लारनेक्स के गैस्ट्रोक से निकलती है और आंशिक रूप से आवाज फोल्ड को कवर करती है, आवाज स्लॉट के पूर्ण बंद होने से रोकती है, वॉयस की होयर ध्वनि का कारण बनती है।
अप्रत्यक्ष के साथ पुरानी पिन वाली लैरींगिटिस

अंजीर। 4.11।हाइपरप्लास्टिक लैरींगिटिस (गायक) के सीमित आकार।
मेरी लारेंजोस्कोपी एक झूठी अनाज की एक तस्वीर जैसा दिखता है। साथ ही एक उप-आवाज गुहा के श्लेष्म झिल्ली का हाइपरट्रॉफी है, जो आवाज अंतर को कम करता है। Anamnesis और एंडोस्कोपिक microlaryngoscopy आपको निदान को स्पष्ट करने की अनुमति देता है।
क्रमानुसार रोग का निदान।हाइपरप्लास्टिक लारेंजिटिस के सीमित रूपों को विशिष्ट संक्रामक ग्रेनुलोमा, साथ ही नियोप्लाज्म से अलग किया जाना चाहिए। प्रासंगिक सीरोलॉजिकल प्रतिक्रियाएं और बायोप्सी के बाद ऐतिहासिक परीक्षा निदान की स्थापना में मदद मिलती है। नैदानिक \u200b\u200bअनुभव से पता चलता है कि विशिष्ट घुसपैठों में हाइपरप्लास्टिक प्रक्रियाओं के साथ सममित स्थानीयकरण नहीं है।
उपचार।कोमल आवाज व्यवस्था के साथ हानिकारक एक्सोजेनस कारकों और अनिवार्य अनुपालन के प्रभाव को खत्म करना आवश्यक है। उत्तेजना की अवधि में, उपचार तीव्र कैटररल लारेंजाइटिस के रूप में किया जाता है।
श्लेष्म झिल्ली के हाइपरप्लासिया में, यह 2 सप्ताह के लिए 5-10% चांदी नाइट्रेट समाधान के दिन लारनेक्स के प्रभावित वर्गों को बनाता है। श्लेष्म झिल्ली का एक महत्वपूर्ण सीमित हाइपरप्लासिया एंडोलरिंगल हटाने के लिए एक संकेत है, इसके बाद बायोप्सी की हिस्टोलॉजिकल परीक्षा है। ऑपरेशन एक स्थानीय एप्लिकेशनल एनेस्थेसिया का उपयोग 10% लिडोकेन समाधान, 2% कोकीन समाधान, 2% समाधान के साथ किया जाता है डी-कैन। वर्तमान में, ऐसे हस्तक्षेप उत्पन्न करते हैं सेएंडोस्कोपिक एंडोलारिंगल विधियों का उपयोग करना।
4.5.3। क्रोनिक एट्रोफिक लैरींगिटिस
क्रोनिक एट्रोफिक लैरींगिटिस (लैरींगाइटिस क्रोनिका एट्रो। फाड।) यह लारनेक्स के श्लेष्म झिल्ली के डिस्ट्रॉफी द्वारा इसकी उभरी, पतला, एक चिपचिपा रहस्य और शुष्क परत के गठन के साथ विशेषता है।
एक अलग रूप में बीमारी शायद ही कभी पाया जाता है। एट्रोफिक लैरींगिटिस के विकास का कारण अक्सर एट्रोफिक रिनोफेयरिंग होता है। आसपास के श्रेक, पेशेवर हानि, गैस्ट्रोइंटेस्टाइनल रोग की स्थितियां
ट्रैक्ट, सामान्य नाक श्वसन की अनुपस्थिति लारनेक्स के श्लेष्म झिल्ली के श्लेष्म के विकास में भी योगदान देती है।
क्लिनिक और डायग्नोस्टिक्स।एट्रोफिक लैरींगिटिस के साथ अग्रणी शिकायत सूखापन, अनुमतियों, लारनेक्स में विदेशी निकायों की भावना है, जो विघटनशीलता की अलग-अलग डिग्री है। खांसी के झटके के समय श्लेष्म झिल्ली के उपकला की अखंडता के कारण स्पुतम में खुदाई होने पर रक्त की धाराएं हो सकती हैं।
लैरींगोस्कोपी के साथ, श्लेष्म झिल्ली पतली, चिकनी, शानदार, स्थान चिपचिपा श्लेष्म और क्रस्ट के साथ कवर की जाती है। वॉयस फोल्ड कुछ हद तक पतला होते हैं। जब लालटेन पूरी तरह से बंद नहीं होते हैं, तो अंडाकार आकार स्लिट छोड़ते हुए, जिसमें क्रस्ट भी हो सकते हैं।
उपचार।तर्कसंगत थेरेपी में बीमारी के कारण का उन्मूलन शामिल है। धूम्रपान को बाहर करना, परेशान भोजन का उपयोग करना आवश्यक है, कोमल आवाज व्यवस्था द्वारा देखा जाना चाहिए। का औषधीय तैयारी असाइन करता है जो गीले गीले में योगदान देता है, इसे आसान थकाऊ: फेरनक्स की सिंचाई और सोडियम क्लोराइड (200 मिलीलीटर) के आइसोटोनिक समाधान के इनहेलेशन आयोडीन अल्कोहल समाधान के 5% की 5 बूंदों के साथ। प्रक्रियाओं को 30-50 मिलीलीटर समाधान, 5-6 सप्ताह के लिए दीर्घकालिक पाठ्यक्रमों का उपयोग करके दिन में 2 बार किया जाता है। समय-समय पर मेन्थो तेल तेल के 1-2% इनहेलेशन लिखते हैं। इस समाधान को रोजाना 10 दिनों के लिए लारनेक्स में डाला जा सकता है। श्लेष्म झिल्ली के लौह-हार्ड उपकरण की गतिविधि को बढ़ाने के लिए, 30% पोटेशियम आयोडाइड समाधान को 2 सप्ताह के लिए दिन में 3 बार 8 बूंदों को निर्धारित किया जाता है (नियुक्ति से पहले आयोडीन सहनशीलता को जानना आवश्यक है)।
एट्रोफिक प्रक्रिया में, एक ही समय में लारनेक्स और नासोफैरेनक में, एक अच्छा प्रभाव उपन्यास समाधान और मुसब्बर के फेरनक्स की पिछली दीवार के किनारे खंडों में सबमेम्ब्रेंस घुसपैठ देता है (1% नोवोकेन समाधान के साथ 1 मिलीलीटर) मुसब्बर के 1 मिलीलीटर के अलावा)। संरचना को एक ही समय में प्रत्येक तरफ 2 मिलीलीटर के फेरनक्स के श्लेष्म झिल्ली के नीचे इंजेक्शन दिया जाता है। इंजेक्शन को 5-7 दिनों के अंतराल के साथ दोहराया जाता है, केवल 7-8 प्रक्रियाएं।
4.6। लारनेक्स और ट्रेकेआ की तीव्र और पुरानी स्टेनोसिस
गॉर्टानी की स्टेनोसिस। तथाट्रेकिआ उनके लुमेन की संकुचन में व्यक्त किया गया,जो हवा के पारित होने से अंतर्निहित में रोकता हैश्वसन मार्ग, गंभीर बाहरी विकारों की ओर अग्रसरश्वास के लिए श्वास।
लारनेक्स और ट्रेकेआ के स्टेनोसिस में आम घटना लगभग समान हैं, चिकित्सीय उपाय भी समान हैं। इसलिए, एक साथ लारेंजियल और ट्रेकेल स्टेनोसिस पर विचार करने की सलाह दी जाती है। तीव्र या क्रोनिक लारनेक्स स्टेनोसिस - नहीं
एक अलग संयोग इकाई, और ऊपरी श्वसन पथ और संबंधित क्षेत्रों की किसी भी बीमारी का एक लक्षण परिसर। यह लक्षण परिसर तेजी से विकासशील है, साथ ही आपातकालीन देखभाल की आवश्यकता वाले श्वसन और कार्डियोवैस्कुलर सिस्टम के महत्वपूर्ण कार्यों के गंभीर उल्लंघन के साथ। इसके प्रावधान के साथ विलोपन रोगी की मौत का कारण बन सकता है।
4.6.1। लारनेक्स और ट्रेकेइटिस की तीव्र स्टेनोसिस
लारनेक्स की तेज स्टेनोसिस ट्रेकेआ के स्टेनोसिस की तुलना में अधिक बार होती है। यह लारनेक्स के एक और जटिल रचनात्मक और कार्यात्मक उपकरण द्वारा समझाया गया है, एक अधिक विकसित संवहनी नेटवर्क और ऊतक के रहस्य के तहत। लारनेक्स और ट्रेकेआ के क्षेत्र में श्वसन पथ की तीव्र संकीर्णता तुरंत जीवन समर्थन के सभी बुनियादी कार्यों के गंभीर उल्लंघन का कारण बनती है, जो रोगी की पूरी तरह से डिस्कनेक्शन और मृत्यु तक होती है। तीव्र स्टेनोसिस अचानक या अपेक्षाकृत कम समय पर उत्पन्न होता है, जो पुरानी विपरीत, शरीर को अनुकूली तंत्र विकसित करने की अनुमति नहीं देता है।
लारनेक्स के तीव्र स्टेनोसिस में तत्काल चिकित्सा मूल्यांकन करने के लिए मुख्य नैदानिक \u200b\u200bकारक हैं:
बाहरी श्वास की विफलता की डिग्री;
ऑक्सीजन भुखमरी पर जीव की प्रतिक्रिया।
लारनेक्स और ट्रेकेआ फॉर्म के स्टेनोसिस के दौरान एडैपरनाई(प्रतिपूरक और सुरक्षात्मक) और पैथोलॉजिकल मैकेनिसहम।उन और दूसरों का आधार हाइपोक्सिया और हाइपरकैप्स हैं जो मस्तिष्क सहित ऊतक ट्रॉफी को परेशान करते हैं तथाघबराहट, जो ऊपरी श्वसन पथ और फेफड़ों के रक्त वाहिकाओं के केमोरिसेप्टर्स के उत्साह की ओर जाता है। यह जलन केंद्रीय के संबंधित विभागों में केंद्रित है तंत्रिका प्रणाली और एक प्रतिक्रिया के रूप में शरीर के भंडार को संगठित कर रहा है।
अनुकूली तंत्र में स्टेनोसिस के तीव्र विकास में होने के कम अवसर होते हैं, जो एक महत्वपूर्ण कार्य के पूर्ण पक्षाघात तक उत्पीड़न निर्धारित कर सकते हैं।
अनुकूली प्रतिक्रियाओं में शामिल हैं:
श्वास;
हेमोडायनामिक (संवहनी);
रक्त;
कपड़ा।
श्वसनप्रकट लघु जो के नेता है।बढ़ते फुफ्फुसीय वेंटिलेशन; विशेष रूप से, तब होता हैगहरी
श्वास लेना या सांस लेना, श्वसन अधिनियम की पूर्ति के लिए अतिरिक्त मांसपेशियों को आकर्षित करना - पीछे, कंधे बेल्ट, गर्दन।
सेवा मेरे रक्तसंचारप्रकरणप्रतिपूरक प्रतिक्रियाओं में टैचिर्डिया, संवहनी स्वर में वृद्धि, जो रक्त की मिनट की मात्रा को 4-5 गुना बढ़ाती है, रक्त प्रवाह में तेजी लाती है, रक्तचाप बढ़ाती है, डिपो से रक्त प्रदर्शित करती है। यह सब मस्तिष्क और महत्वपूर्ण अंगों के पोषण को बढ़ाता है, जिससे ऑक्सीजन की कमी कम हो जाती है, लारनेक्स के स्टेनोसिस के संबंध में उत्पन्न होने वाले स्लैग को हटाने में सुधार होता है।
रक्ततथा कपड़ाअनुकूली प्रतिक्रियाएं प्लीहा से एरिथ्रोसाइट्स का आंदोलन होती हैं, जो जहाजों की पारगम्यता में वृद्धि होती है और हीमोग्लोबिन की क्षमता पूरी तरह से ऑक्सीजन के साथ संतृप्त होती है, जो एरिथ्रोपोज़ी में वृद्धि होती है। ऊतक की क्षमता रक्त से ऑक्सीजन को अवशोषित करती है, कोशिकाओं में एक एनारोबिक प्रकार के एक्सचेंज में आंशिक संक्रमण होता है।
ये सभी तंत्र हाइपोक्सिमिया (रक्त में ऑक्सीजन की कमी), हाइपोक्सिया (ऊतकों में), साथ ही हाइपरक्यूपिनिया (सीओ 2 सामग्री बढ़ाने) को कम करने के लिए कुछ हद तक कुछ हद तक हो सकते हैं। फुफ्फुसीय वेंटिलेशन की कमी को किसी भी न्यूनतम हवा की मात्रा से बचाया जा सकता है, जो प्रत्येक रोगी के लिए व्यक्तिगत है। स्टेनोसिस का उदय, और इसलिए, इन स्थितियों के तहत हाइपोक्सिया रोगजनक प्रतिक्रियाओं की प्रगति की ओर ले जाता है, दिल के बाएं वेंट्रिकल के यांत्रिक कार्य को परेशान किया जाता है, एक छोटे से सर्कल में उच्च रक्तचाप प्रकट होता है, श्वसन केंद्र समाप्त हो जाता है, गैस एक्सचेंज नाटकीय रूप से बाधित है। चयापचय एसिडोसिस होता है, ऑक्सीजन गिरने का आंशिक दबाव, ऑक्सीकरण प्रक्रियाओं को कम कर दिया जाता है, हाइपोक्सिया और हाइपरकैप को मुआवजा नहीं दिया जाता है।
Etiology।लारनेक्स और ट्रेकेआ के तीव्र स्टेनोसिस के ईटियोलॉजिकल कारक एंडोजेनस और एक्सोजेनस हो सकते हैं। पहले के बीच स्थानीय सूजन संबंधी बीमारियां -लारनेक्स और ट्रेकेआ की मिठाई, लारेंजिटिस पिंचिंग, तीव्र लैरींगोट्रैकोब्रॉन-हिट, चोंड्रोपेरिकॉन्ड्रेट लारनेक्स, गुंडी एंजिना। गैर-भड़काऊ प्रक्रियाएं -ट्यूमर, एलर्जी प्रतिक्रियाएं, आदि शरीर के सामान्य रोग -तीव्र संक्रामक रोग (खसरा, डिप्टेरिया, स्कारलेट), हृदय रोग, जहाजों, गुर्दे, अंतःस्रावी रोग। दूसरे अक्सर - विदेशी निकायों, लारनेक्स और ट्रेकेआ चोटों, ब्रोंकोस्कोपी, इंट्यूबेशन के बाद स्थिति।
क्लिनिक।लारनेक्स और ट्रेकेआ के तीव्र स्टेनोसिस का मुख्य लक्षण सांस की तकलीफ, शोर तनाव श्वास है। निरीक्षण के दौरान श्वसन पथ को संकुचित करने की डिग्री के आधार पर, स्क्रूड्राइवर का वेयरप्लेस मनाया जाता है, इंटरकोस्टल अंतराल में वृद्धि, सांस लेने की लय का उल्लंघन। इन संकेतों को सांस लेने के दौरान मीडियास्टिनम में नकारात्मक दबाव से जुड़े हुए हैं। यह ध्यान दिया जाना चाहिए कि स्टेनोसिस के दौरान
लारनेक्स डिस्पने का स्तर प्रेरणादायक चरित्र पहनता है, आवाज आमतौर पर बदल जाती है, और जब ट्रेकेआ संकुचित होती है, तो सांस की एक समाप्ति की कमी होती है, आवाज नहीं बदली जाती है। उच्चारण स्टेनोसिस के साथ रोगी डर की भावना प्रकट होता है, मोटर उत्तेजना (इसे संचालित करने के लिए प्रयास किया जाता है), चेहरे की हाइपरमिया, पसीना, दिल की गतिविधि, गुप्तता और गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के मोटर फ़ंक्शन परेशान होते हैं, के समेकन कार्य गुर्दे। स्टेनोसिस की निरंतरता के मामले में, पल्स में वृद्धि, होंठ, नाक और नाखूनों के साइनोसिस। यह सीओ 2 के शरीर में संचय से जुड़ा हुआ है। वायुमार्ग के स्टेनोसिस के 4 चरणों को प्रतिष्ठित किया गया है:
I- मुआवजा चरण; II - सबकंपेंसेशन का चरण;
अपघटन का चरण;
एस्फेक्सिया (टर्मिनल चरण) का चरण।
क्षतिपूर्ति चरण में, रक्त में ऑक्सीजन वोल्टेज में कमी के कारण, श्वसन केंद्र की गतिविधि बढ़ जाती है, और साथ ही, रक्त में सीओ 2 की सामग्री में वृद्धि सीधे श्वसन की कोशिकाओं को परेशान कर सकती है केंद्र, जो विध्वंस और श्वसन भ्रमण की गहराई से प्रकट होता है, इनहेलेशन और निकास के बीच एक विराम में कमी या गिरता है, पल्स उड़ाता है। वॉयस स्लॉट चौड़ाई 6-7 मिमी। चलने और व्यायाम करते समय सांस लेने की कोई कमी नहीं होती है, सांस की तकलीफ दिखाई देती है।
सबकंपेंसेशन चरण में, हाइपोक्सिया फेनोमेना गहरा हो जाती है, श्वसन केंद्र के प्रदर्शन का एक क्षीणन होता है। सहायक मांसपेशियों को सांस लेने के कार्य में समावेश के साथ सांस की एक प्रेरणापूर्ण कमी आराम (साँस लेना मुश्किल है) दिखाई देती है। साथ ही, इंटरकोस्टल अंतराल, मीटरींग, ओवर-कॉन्टैक्टिव गड्ढे के मुलायम ऊतक, नाक के पंखों के पंख (श्वासण (श्वसन शोर), त्वचा के पैलेटर, रोगी की बेचैन राज्य नोट किया जाता है। वॉयस स्लॉट चौड़ाई 4-5 मिमी।
अपघटन के चरण में, स्टूडर और भी स्पष्ट है, श्वसन मांसपेशियों का तनाव अधिकतम हो जाता है। श्वास लगातार और सतही होता है, रोगी को बिस्तर के पीछे या किसी अन्य वस्तु पर पकड़ने की कोशिश कर, एक मजबूर आधा-साइडियर स्थिति है। लेन अधिकतम पर्यटन करता है। चेहरा एक पीला-चमकदार रंग, भय की भावना, ठंडा चिपचिपा पसीना, होंठ साइनोसिस, नाक टिप, डिस्टल (नाखून) फालेंज, पल्स अक्सर हो जाता है। आवाज स्लॉट चौड़ाई 2-3 मिमी।
लारनेक्स के तीव्र स्टेनोसिस में एस्फीक्सिया के चरण में, सांस-स्टोक्स के प्रकार के अनुसार सांस intermittent है, धीरे-धीरे श्वसन चक्र के बीच रुक जाता है और पूरी तरह से बंद हो जाता है। वॉयस स्लॉट चौड़ाई 1 मिमी। कार्डियक गतिविधि में एक तेज गिरावट है, पल्स लगातार, फिलामेंटस है,
रक्तचाप निर्धारित नहीं किया जाता है त्वचा कवर छोटे धमनियों के ऐंठन के कारण पीला भूरा रंग, विद्यार्थियों का विस्तार हो रहा है। गंभीर मामलों में, चेतना का नुकसान, exophthalm, अनैच्छिक पेशाब, शौचालय मनाया जाता है तथामौत जल्दी आती है।
निदान।वर्णित लक्षणों के आधार पर, अप्रत्यक्ष लैरींगोस्कोपी, ट्रेकोबोब्रोस्कोपी के डेटा। संकुचन के कारणों और स्थान को जानना आवश्यक है। लारेंजियल और ट्रेकेल स्टेनोसिस में अंतर के लिए कई नैदानिक \u200b\u200bसंकेत हैं। लारेंजियल स्टेनोसिस के साथ, इनहेलेशन मुश्किल है, यानी। डिस्पेना प्रेरणादायक है, और ट्रेकेल में - साँस छोड़ना (सांस की तकलीय की कमी)। लारनेक्स में सांस लेने में बाधा की उपस्थिति घोरता का कारण बनती है, जबकि ट्रेकेआ में संकुचित होने पर, आवाज साफ रहती है। तीव्र स्टेनोसिस को अलग करने के लिए लारेंजोस्पस्म, ब्रोन्कियल अस्थमा, यूरेमिया से अलग होता है।
उपचार।तीव्र स्टेनोसिस के कारण और चरण के आधार पर इसका संचालन करें। मुआवजे और उपमहाद्वीप चरणों के साथ, अस्पताल में दवा उपचार संभव है। लारनेक्स, डीहाइड-गैलरीम थेरेपी, एंटीहिस्टामाइन्स की सूजन के तहत, कॉर्टिको-स्टेरॉयड दवाओं का उपयोग किया जाता है। लारनेक्स में सूजन प्रक्रियाओं के साथ, बड़े एंटीबायोटिक थेरेपी निर्धारित, विरोधी भड़काऊ एजेंट हैं। डिप्थीरिया में, उदाहरण के लिए, एक विशिष्ट विरोधी-सूचनात्मक सीरम पेश करना आवश्यक है।
सबसे प्रभावी दवा-न्यूक्लियेशन का पता लगाने,जिसकी योजना लारनेक्स सूजन के इलाज पर प्रासंगिक वर्गों में निर्धारित की गई है।
स्टेनोसिस के एक decompensional चरण के साथ अत्यावश्यक नया ट्रेकोस्टॉमी, और एस्फेक्सिया के चरण में, यह तत्काल शंकुक्ति द्वारा उत्पादित किया जाता है, और फिर ट्रेकोस्टोमी।
यह ध्यान दिया जाना चाहिए कि उपयुक्त संकेतों के साथडॉक्टर को लगभग किसी भी में इन परिचालनों को पूरा करने के लिए बाध्य किया जाता हैदेरी के बिना शर्तें।
कटौती के स्तर के आधार पर थायराइड दर के संबंध में ऊपरी ट्रेकोस्टोमी -थायराइड ग्रंथि (चित्र 4.12) पर, इसके नीचे के नीचेऔर प्रारंभिक विच्छेदन के साथ, अनुभवों के माध्यम से मध्यड्रेसिंग। यह ध्यान दिया जाना चाहिए कि क्या विभाजन मन में सशर्त हैट्रेकेआ के संबंध में थायराइड ग्रंथि के स्थान के लिए अलग-अलग विकल्प। ट्रेकेआ के छल्ले के कट स्तर के आधार पर अधिक स्वीकार्य अलगाव होता है। शीर्ष के साथtracheostomy कट 2-3 अंगूठियां, औसतन 3-4 छल्ले औरनीचे 4 पर।-5 रिंग्स।
शीर्ष ट्रेकोस्टोमी तकनीक निम्नानुसार है। रोगी की स्थिति आमतौर पर झूठ बोल रही है, कंधों के नीचे एक रोलर को लारनेक्स को चिपकाने और अभिविन्यास से छुटकारा पाने के लिए आवश्यक है।

अंजीर। 4.12। Tracostomy।
एक - त्वचा की मध्य-चीरा और घाव के प्रजनन किनारों; बी - रिंग्स एक्सपोजर
ट्रेकेआ; में विच्छेदन के छल्ले ट्रेकेआ।
कभी-कभी तेजी से विकासशील एस्फेक्सिया के रूप में, वे एक अर्ध-पक्ष या बैठने की स्थिति में एक ऑपरेशन का उत्पादन करते हैं। स्थानीय दर्द राहत 0.1% एड्रेनालाईन समाधान (5 मिलीलीटर द्वारा 1 बूंद) के एक मिश्रण के साथ 1% नोवोकेन समाधान है। सब्लिशिंग हड्डी की रक्षा करना, थायराइड की निचली काटने और पिसोइड उपास्थि की चाप। अभिविन्यास के लिए, आप शानदार हरे रंग का कर सकते हैं

अंजीर। 4.12। जारी रखा।
जी Tracheostas का गठन है।
मेडियन लाइन और पहले उपास्थि के स्तर का मिलान। थायराइड उपास्थि के निचले किनारे से त्वचा और चमड़े के नीचे फाइबर की लेयरिंग चीरा 4-6 सेमी, लंबवत पुस्तक को मध्यम रेखा में सख्ती से है। गर्दन फासिशिया की सतह प्लेट को डॉक करें, जिसके तहत सफेद रेखा का पता चला है - स्टर्नम-उप-सर्फैक्टेंट मांसपेशियों के जंक्शन की जगह। उत्तरार्द्ध बुझाने और स्पष्ट रूप से धीरे-धीरे मांसपेशियों को काटते हैं। उसके बाद, हाथ-व्यू उपास्थि और शिट के आकार की ग्रंथि का हिस्सा मनाया जाता है, जिसमें एक गहरा लाल और मुलायम होता है। फिर ग्रंथि कैप्सूल का एक कटौती है, अनुभव को ठीक करने, बाद में पुस्तक को शिफ्ट करें और बेवकूफ क्रोकेट को पकड़ें। उसके बाद, प्रावरणी के साथ कवर किए गए ट्रेकेआ के छल्ले बनें। ट्रेकेआ को खोलने के लिए, सावधान हेमोस्टेसिस की आवश्यकता है। लारनेक्स को ठीक करने के लिए, जिनके आस-पास के भ्रमण काफी स्पष्ट हैं, शील्ड-आइड झिल्ली में तेज हुक को कठोर करें। कन्नी काटना मजबूत खांसी ट्रेकेन समाधान के 2-3% की कुछ बूंदें ट्रेकेआ में पेश की गई हैं। इंगित स्केलपेल 2-3 ट्रेकेआ के छल्ले खोलते हैं। स्केलपेल को बहुत गहराई से नहीं होना चाहिए, इसलिए पीठ को नुकसान पहुंचाने के लिए, ट्रेकेआ की दीवार और उसके आस-पास एसोफैगस की अगली दीवार उपास्थि से रहित। कट का मूल्य ट्रेकोटोमिक ट्यूब की परिमाण के अनुरूप होना चाहिए। ट्रेचोस्टोमास के गठन के लिए, गर्दन पर घाव की परिधि में त्वचा को ऊतकों से अलग किया जाता है और चार रेशम धागे को ट्रेकेआ के विच्छेदन के छल्ले के बलिदान के लिए लेबल किया जाता है। Tracheostomas के किनार्स Trusso विस्तारक को धक्का दे रहे हैं और Tracheotomic ट्यूब में प्रवेश कर रहे हैं। उत्तरार्द्ध गर्दन पर एक गौज पट्टी का उपयोग करके तय किया गया है।
कुछ मामलों में, बच्चों के अभ्यास में, लारनेक्स और ट्रेकेआ के डिप्थीरिया के कारण स्टेनोसिस के दौरान, नाज़ो (ओरो) द्वारा उपयोग किया जाता है
सिंथेटिक सामग्री की एक लचीली ट्यूब का ट्रेकेल इंट्यूबेशन। इंट्यूबेशन प्रत्यक्ष लैरींगोस्कोपी के नियंत्रण में किया जाता है, इसकी अवधि 3 दिनों से अधिक नहीं होनी चाहिए। यदि इंट्यूबेशन की लंबी अवधि की आवश्यकता होती है, तो ट्रेकोस्टोमी का उत्पादन करें, क्योंकि लारनेक्स में इंट्यूबेशन ट्यूब के लंबे समय तक दीवार श्लेष्म झिल्ली के इस्किमिया का कारण बनता है, इसके बाद अंग के अपने अल्सर, स्कार्फिंग और प्रतिरोधी स्टेनोसिस होता है।
4.6.2। लारनेक्स और ट्रेकेआ की पुरानी स्टेनोसिस
लारनेक्स और ट्रेकेआ की पुरानी स्टेनोसिस- श्वसन पथ के लुमेन की लंबी और अपरिवर्तनीय संकुचन, जो अन्य अंगों और प्रणालियों से कई गंभीर जटिलताओं का कारण बनती है।Larynx और Trachea या पड़ोसी क्षेत्रों में प्रतिरोधी morphological परिवर्तन आमतौर पर लंबे समय तक धीरे-धीरे विकसित होते हैं।
लारनेक्स और ट्रेकेआ के पुरानी स्टेनोसिस के कारण विविध हैं। सबसे अधिक बार हैं:
laryngotrachromatic संचालन में परिचालन हस्तक्षेप और चोट, लंबे समय तक चलने वाले ट्रेकेल इंट्यूबेशन (5 दिनों से अधिक);
सौम्य I घातक ट्यूमर लारनेक्स और ट्रेकेआ;
दर्दनाक Laryngitis, Chondroperichendrites;
लारनेक्स की थर्मल और रासायनिक जलन;
लारनेक्स और ट्रेकेआ में विदेशी शरीर के लंबे समय तक रहने;
ट्यूमोमी के बाद, ट्यूमर के निचोड़ने के दौरान, जम्मू न्यूरिटिस की टैट में निचले कोमल तंत्रिकाओं के कार्य का उल्लंघन;
जन्मजात दोष, लारनेक्स की आलोचना झिल्ली;
ऊपरी श्वसन पथ की विशिष्ट बीमारियां (तपेदिक, स्क्लेरोमा, सिफिलिस इत्यादि)।
अक्सर अभ्यास में, लारनेक्स के पुराने स्टेनोसिस का विकास इस तथ्य के कारण होता है कि ट्रेकोस्टोमी ऑपरेशन तकनीक के सकल उल्लंघन के साथ किया जाता है: ट्रेकेआ की दूसरी तीसरी अंगूठी के बजाय, पहला कट जाता है। इस मामले में, ट्रेकोटोमिक ट्यूब पिस्टवर्ड उपास्थि के निचले किनारे से संबंधित है, जो हमेशा लारनेक्स के बाद के भारी स्टेनोसिस के साथ चोंड्रोपेरिचोंड्राइट का तेजी से कारण बनती है।
ट्रैकोटोमिक ट्यूब और गलत चयन के दीर्घकालिक पहने हुए पुरानी स्टेनोसिस भी निर्धारित कर सकते हैं।
क्लिनिक। श्वसन पथ और कारणों को संकुचित करने की डिग्री पर निर्भर करता है जो स्टेनोसिस का कारण बनता है। हालांकि, स्टेनोसिस की धीमी और क्रमिक वृद्धि शरीर के अनुकूली तंत्र के विकास के लिए समय देती है, जो इसे स्थितियों में भी बनाती है
जीवन समर्थन कार्यों का समर्थन करने के लिए बाहरी श्वसन की विफलता। लारनेक्स और ट्रेकेआ के क्रोनिक स्टेनोसिस का पूरे शरीर पर नकारात्मक प्रभाव पड़ता है, खासकर बच्चे, जो ऑक्सीजन की कमी से जुड़े होते हैं और ऊपरी श्वसन पथ में स्थित रिसेप्टर्स से उत्पन्न प्रतिबिंब प्रभाव में परिवर्तन। बाहरी श्वसन का उल्लंघन स्पुतम और लगातार पुनरावर्ती ब्रोंकाइटिस और निमोनिया में देरी की ओर जाता है, जो अंततः ब्रोंकाईक्टेज के साथ पुरानी निमोनिया के विकास की ओर जाता है। इन जटिलताओं के लिए पुरानी स्टेनोसिस के लंबे प्रवाह के साथ, कार्डियोवैस्कुलर सिस्टम में परिवर्तन शामिल हैं।
निदान।विशेषता शिकायतों के आधार पर, इतिहास। स्टेनोसिस के प्रकृति और स्थानीयकरण को निर्धारित करने के लिए लारनेक्स का अध्ययन अप्रत्यक्ष और प्रत्यक्ष लैरींगोस्कोपी के माध्यम से किया जाता है। ब्रोंकोस्कोपी और एंडोस्कोपिक विधियों के उपयोग के कारण हाल के वर्षों में नैदानिक \u200b\u200bक्षमताओं में काफी वृद्धि हुई है जो घाव के स्तर को निर्धारित करने की अनुमति देती है, इसके प्रसार, निशान की मोटाई, दिखावट पैथोलॉजिकल प्रक्रिया, आवाज अंतर की चौड़ाई।
उपचार।छोटे निशान परिवर्तन जो सांस लेने में हस्तक्षेप नहीं करते हैं उन्हें विशेष उपचार की आवश्यकता नहीं होती है। निशान परिवर्तन जो लगातार स्टेनोसिस का कारण बनते हैं उचित उपचार की आवश्यकता होती है।
कुछ संकेतों के साथ, लारनेक्स की विस्तार (बोडग्रेजमेंट) घटना से व्यास में बढ़ता है और 5-7 महीने के लिए विशेष dilators का उपयोग किया जाता है। दीर्घकालिक फैलाव की संकीर्णता और अक्षमता की प्रवृत्ति के साथ, श्वसन पथ के लुमेन को सर्जिकल पथ द्वारा बहाल किया जाता है। ऊपरी श्वसन पथ पर परिचालन प्लास्टिक हस्तक्षेप, एक नियम के रूप में, खुले तरीके से और Laryngofaringotra-Haeofissura के विभिन्न प्रकारों का प्रतिनिधित्व करते हैं। ये परिचालन हस्तक्षेप जटिल हैं और एक बहु-चरण चरित्र ले जाते हैं।
4.7। लारनेक्स के तंत्रिका तंत्र की बीमारियां
तंत्रिका तंत्र की बीमारियों में, लारनेक्स अंतर करता है:
संवेदनशील;
मोटर विकार।
लारेंजियल इनक्वेशन डिसऑर्डर की मुख्य प्रक्रिया के स्थानीयकरण के आधार पर, केंद्रीय या परिधीय मूल, और चरित्र - कार्यात्मक या कार्बनिक में हो सकता है।
4.7.1। संवेदनशीलता विकार
लेन संवेदनशीलता विकारों को केंद्रीय (कॉर्टिकल) और परिधीय कारण कहा जा सकता है। केंद्रीय विकारों के कारण, एक नियम के रूप में, उत्तेजना की प्रक्रियाओं का उल्लंघन और सेरेब्रल कॉर्टेक्स में ब्रेकिंग का उल्लंघन द्विपक्षीय होते हैं। उल्लंघन के आधार पर; लारनेक्स के संवेदनशील संरक्षण न्यूरोसाइकोटिक रोग (हिस्टीरिया, न्यूरैथेनिया, कार्यात्मक न्यूरोसिस इत्यादि) हैं। I.P के अनुसार हिस्टीरिया पावलोव, पहली सिग्नलिंग सिस्टम की गतिविधि और फीडर को दूसरी सिग्नल सिस्टम की गतिविधियों पर फीडर के प्रोत्साहन में व्यक्त सिग्नल सिस्टम के संचालन के अपर्याप्त समेकन वाले लोगों में उच्च तंत्रिका गतिविधि के टूटने का परिणाम है। चुनौतीपूर्ण व्यक्तियों में, लारनेक्स फ़ंक्शन का उल्लंघन, जो तंत्रिका सदमे, भय के प्रभाव में उभरा, तय किया जा सकता है, और इन विकारों में काफी समय लगता है। संवेदनशीलता हानि ही प्रकट होती है हाइपशीथी(कम संवेदनशीलता) अलग-अलग गंभीरता से, तक बेहोशीया अघुलनशीलता(बढ़ी संवेदनशीलता) और अपसंवेदन(विकृत संवेदनशीलता)।
हाइपशेटिक्सया बेहोशीanaerobic संक्रमण के दौरान, ararynx या ऊपरी सौम्य तंत्रिका को लारनेक्स या ऊपरी कोमल तंत्रिका को दर्दनाक नुकसान के साथ अक्सर देखा जाता है। लारनेक्स की संवेदनशीलता में कमी आमतौर पर विकृतियों के रूप में मामूली व्यक्तिपरक संवेदनाओं का कारण बनती है, गले में अजीबता, डीएफनी। हालांकि, लारनेक्स के रिफ्लेक्सोजेनिक जोनों की संवेदनशीलता को कम करने की पृष्ठभूमि के खिलाफ, श्वसन पथ में भोजन और तरल के टुकड़ों में प्रवेश करने का खतरा है और इसके परिणामस्वरूप - आकांक्षा निमोनिया का विकास, बाहरी श्वसन का व्यवधान asphyxia तक।
हाइपररेस्टेसियायह अलग-अलग गंभीरता का हो सकता है और सांस लेने और वार्तालाप के साथ दर्दनाक सनसनी के साथ होता है, अक्सर श्लेष्म के प्रत्यारोपण की आवश्यकता होती है। हाइपरनेसिया के साथ, एक स्पष्ट उल्टी रिफ्लेक्स के कारण रोटोगलिंग और लारनेक्स का निरीक्षण बाधित होता है।
अपसंवेदनयह झुकाव, जलन, लारनेक्स, स्पैम इत्यादि में विदेशी शरीर की भावना के रूप में सबसे विविध भावनाओं द्वारा व्यक्त किया जाता है।
निदान।इतिहास के इतिहास, रोगी की शिकायतों और लैरींगोस्कोपिक तस्वीर के आधार पर। निदान में, आप सेंसिंग के दौरान लारनेक्स की संवेदनशीलता का अनुमान लगाने की विधि को लागू कर सकते हैं: कपास के साथ गोल्डन जांच की दीवार की श्लेष्म झिल्ली को स्पर्श करने से संबंधित प्रतिक्रिया होती है। इसके साथ-साथ, एक न्यूरोपैथोलॉजिस्ट की आवश्यकता है, मनोचिकित्सक।
उपचार।न्यूरोपैथोलॉजिस्ट के साथ इसे संचालित करें। द्वारा-
केंद्रीय तंत्रिका तंत्र का उल्लंघन कितनी संवेदनशीलता विकार है, चिकित्सीय उपायों का उद्देश्य उन्हें समाप्त करना है। Sedative थेरेपी, शंकुधारी स्नान, विटामिन थेरेपी, स्पा उपचार नियुक्त करें। कुछ मामलों में, नोवोकेन ब्लॉक तंत्रिका नोड्स के क्षेत्र में और प्रवाहकीय पथों के दौरान प्रभावी होते हैं। फिजियोथेरेपीटिक एजेंटों से, परिधीय घावों, इंट्रा और निष्कर्षण गैल्वेनाइजेशन, इग्लोरेफ्लेक्सोथेरेपी, होम्योपैथिक एजेंटों के दौरान निर्धारित किया जाता है।
4.7.2। मोटर विकार
लारनेक्स के मोटर विकार आंशिक (पारासा) या अपने कार्यों के पूर्ण (पक्षाघात) के रूप में प्रकट होते हैं। इस तरह के उल्लंघन लारनेक्स की मांसपेशियों और गंगा तंत्रिकाओं में सूजन और पुनर्जागरण प्रक्रिया के परिणामस्वरूप हो सकते हैं। वे जा सकते हैं केंद्रीयतथा परिधीयमूल। अंतर करना मियोजेनिकतथा न्यूरो-जीन पेरिसतथा परालिया।
♦ केंद्रीय पर्यावरण लतीनी
परोटल (कॉर्टिकल) उत्पत्ति क्रैंक-मस्तिष्क की चोटों, इंट्राक्रैनियल हेमोरेज, एकाधिक स्क्लेरोसिस, सिफिलिस इत्यादि में विकास कर रही है; एक या द्विपक्षीय प्रकृति हो सकती है। केंद्रीय उत्पत्ति की परजीवता अक्सर आइलॉन्ग मस्तिष्क के घाव से जुड़ी होती है और मुलायम आकाश के पक्षाघात के साथ मिलती है।
क्लिनिक।यह भाषण विकारों द्वारा विशेषता है, कभी-कभी श्वसन और आवेगों में व्यवधान। केंद्रीय मूल के मोटर विकार भारी मस्तिष्क विकारों के अंतिम चरण में अक्सर विकसित होते हैं, जिनमें से इसका इलाज करना मुश्किल होता है।
निदान।अंतर्निहित बीमारी के लक्षण लक्षणों के आधार पर। अप्रत्यक्ष लैरींगोस्कोपी के साथ, लारनेक्स के एक या दोनों आधे की गतिशीलता का उल्लंघन होता है।
उपचार।अंतर्निहित बीमारी को खत्म करना है। सांस लेने में कठिनाई के रूप में स्थानीय विकारों को कभी-कभी सर्जिकल हस्तक्षेप (ट्रेकोस्टोमी का उत्पादन) की आवश्यकता होती है। कुछ मामलों में, औषधीय तैयारी के इलेक्ट्रोफोरोसिस और लारेंक्स की मांसपेशियों के इलेक्ट्रोस्टिम्यूलेशन के रूप में फिजियोप्रोल्स का उपयोग संभव है। एक अनुकूल प्रभाव जलवायु और फोनोपेडिक उपचार है।
♦ परिधीय paralyan पक्षाघात
एक नियम के रूप में लारनेक्स का परिधीय पक्षाघात, एक तरफा है और मांसपेशियों के संरक्षण के संरक्षण के कारण, जो मुख्य रूप से लौटने योग्य, नसों है, जिसे समझाया गया है
इन नसों की स्थलाकृति, गर्दन और छाती गुहा के कई अंगों के साथ पड़ोस, जिनमें से बीमारियां खराब तंत्रिका समारोह का कारण बन सकती हैं।
वापसी योग्य गंगा तंत्रिकाओं द्वारा संरक्षित मांसपेशियों का पक्षाघात अक्सर एसोफैगस या मीडियास्टिनम के ट्यूमर के साथ होता है, जो लम्बाह और मेडिऑकेटेड-एमआई लिम्फ नोड्स, सिफलिस, फेफड़ों के शीर्ष के क्षेत्र में निशान परिवर्तन से बढ़ता है। रिटर्न तंत्रिका के घाव के कारणों को बाएं तंत्रिका के लिए महाधमनी चाप और दाहिने प्लग-इन धमनी के aneurysm के aneurysm कोमल तंत्रिका, साथ ही सर्जिकल हस्तक्षेप के लिए भी हो सकता है। पहाड़ तंत्रिका की बाएं दाएं वापसी अक्सर प्रभावित होती है। डिप्थीरिया न्यूरिटिस में, लारर्स के पैरालिम्स के साथ एक सौम्य आकाश पक्षाघात के साथ होते हैं।
क्लिनिक।विभिन्न गंभीरता की आवाज़ की घोरता और कमजोरी गॉर्टनी पक्षाघात के कार्यात्मक लक्षणों की विशेषता है। वापसी योग्य गंगा तंत्रिकाओं को द्विपक्षीय क्षति के साथ, श्वास का टूटना होता है, जबकि आवाज दोगुनी रहती है। बचपन में, लारनेक्स के सुरक्षात्मक प्रतिबिंब के नुकसान से जुड़े भोजन के बाद हार।
लारेंजोस्कोपी के दौरान, स्नीक-आकार वाले उपास्थि और आवाज गुना की गतिशीलता के विशिष्ट उल्लंघनों को मोटर विकारों की डिग्री के आधार पर निर्धारित किया जाता है। मांसपेशियों के एकतरफा पैन के प्रारंभिक चरण में, लौटने योग्य गंगा तंत्रिका द्वारा संरक्षित, वॉयस गुना कुछ हद तक छोटा हो गया है, लेकिन सीमित गतिशीलता को बरकरार रखता है, जो मिडलाइन से श्वास लेते समय छोड़ देता है। अगले चरण में, घाव पक्ष पर आवाज गुना निश्चित हो जाता है और मध्य स्थिति में तय हो जाता है, यह तथाकथित शरीर की स्थिति लेता है। भविष्य में, मुआवजे विपरीत आवाज गुना से प्रकट होता है, जो औसत रेखा के लिए आता है और विपरीत पक्ष की आवाज गुना तक पहुंचता है, जो थोड़ी हानि के साथ एक सोनोरस आवाज को बरकरार रखता है।
निदान।यदि लारनेक्स का संरक्षण बिगड़ा हुआ है, तो बीमारी के कारण की पहचान करना आवश्यक है। छाती अंगों की रेडियोग्राफिक अनुसंधान और गणना की गई टोमोग्राफी की जाती है। सिफिलिटिक न्यूरिटिस को खत्म करने के लिए, रक्त वासरमैन का पता लगाना आवश्यक है। वोटर फोल्ड पक्षाघात, एक तरफ सहज रोटेटर निस्टागम के साथ, ओब्लोॉन्ग मस्तिष्क के कोर की हार इंगित करता है।
उपचार।मोटर पैरालाम्प्स के साथ, लारनेक्स मुख्य रूप से मुख्य बीमारी का उपचार करते हैं। भड़काऊ ईटियोलॉजी, विरोधी भड़काऊ थेरेपी, फिजियोथेरेपीटिक प्रक्रियाओं के लकवा में। विषाक्त न्यूरिटिस के साथ, उदाहरण के लिए, सिफलिस के तहत, विशेष आयोजित करें
फाइल थेरेपी। ट्यूमर या काटने की प्रक्रियाओं के कारण लारनेक्स की गतिशीलता के प्रतिरोधी विकारों को परिचालन का इलाज किया जाता है। प्लास्टिक ऑपरेशंस प्रभावी होते हैं - एक आवाज गुना हटाने, आवाज फोल्ड, आदि का छांटना आदि
♦ मायोपैथिक पक्षाघात
मायोपैथिक पक्षाघात लारनेक्स की मांसपेशियों की हार के कारण है। साथ ही, मुख्य रूप से लारनेक्स कन्स्ट्रक्टर्स प्रभावित होते हैं। आवाज की मांसपेशियों का सबसे अधिक पक्षाघात। फोल्ड के बीच लालटेन के दौरान इन मांसपेशियों के द्विपक्षीय पक्षाघात के साथ, अंतराल का एक अंडाकार आकार बनता है (चित्र 4.13, ए)। ट्रांसवर्स स्कारलेट मांसपेशी ला-रिंगोस्कोपिकली का पक्षाघात ध्वनि स्लॉट के पीछे तीसरे स्थान पर त्रिभुज स्थान के गठन द्वारा विशेषता है, इस तथ्य के कारण कि चुपके के आकार के उपास्थि के इस मांसपेशियों के पक्षाघात के दौरान, वे नहीं करते हैं मिडलाइन में पूरी तरह से प्राप्त करें (चित्र 4.13, बी)। पार्श्व विकृत कैरिज मांसपेशियों की हार इस तथ्य की ओर ले जाती है कि आवाज अंतर रम्बस के आकार को प्राप्त करता है।
निदान।इतिहास और लैरींगोस्कोपिक तस्वीर के इतिहास के आधार पर।
उपचार।इसका उद्देश्य उस कारण को खत्म करना है जो कोमल मांसपेशियों के पक्षाघात का कारण बनता है। स्थानीय रूप से फिजियोथेरेपी प्रक्रियाओं (इलेक्ट्रोमेट्रिक), सुईफ्लेक्सोथेरेपी, खाद्य और आवाज मोड का उपयोग करें। लारनेक्स की मांसपेशियों के स्वर को बढ़ाने के लिए, प्रभाव फेराडे और कंप्रेटर मालिश द्वारा प्रदान किया जाता है। एक अच्छा प्रभाव एक फोनोपेडिक उपचार देता है, जिसमें, विशेष ध्वनि और श्वसन अभ्यास की मदद से, लारनेक्स के भाषण और श्वसन कार्यों को पुनर्स्थापित या बेहतर किया जाता है।

अंजीर। 4.13।लारनेक्स के मांसपेशी विकार।
Laryingospasm
वॉयस गैप की आवेगपूर्ण संकुचन, जिसमें लारनेक्स की लगभग सभी मांसपेशियां शामिल हैं - लारेंजोस्पस्म, बचपन में अधिक बार होती है। लारेंजोस्पस्म का कारण हाइपो-कैल्शियमिया है, विटामिन डी की कमी, जबकि रक्त में कैल्शियम सामग्री सामान्य के बजाय 1.4-1.7 एमएमओएल / एल हो गई है - 2.4-2.8 मिमीोल / एल। Laringospasm एक आवास चरित्र हो सकता है।
क्लिनिक।लारिंगपज्म आमतौर पर एक मजबूत खांसी के बाद अचानक उठता है, भय। प्रारंभ में, शोर, असमान रूप से लंबी सांस, अस्थायी सतह सांस लेने की जगह। बच्चे का सिर वापस फंस गया है, आंखों का व्यापक रूप से खुलासा किया जाता है, गर्दन की मांसपेशियों में तनाव, सियानोटिक त्वचा होती है। आग की आवेग प्रकट हो सकती है, मांसपेशियों का सामना करना पड़ सकता है। श्वसन प्रतिबिंब के साथ 10-20 के बाद बहाल किया गया है। दुर्लभ मामलों में, कार्डियक गतिविधि के स्टॉप के कारण हमला मौत समाप्त हो जाती है। बढ़ी हुई मांसपेशी उत्तेजना के कारण, परिचालन हस्तक्षेपों का उत्पादन - एडेनोटोमी, टोपी फोड़ा खोलने आदि, ऐसे बच्चे खतरनाक जटिलताओं से जुड़े होते हैं।
निदान।वॉयस गैप की स्पैम को हमले के क्लिनिक के आधार पर और अंतर-परीक्षण अवधि में लारनेक्स में किसी भी बदलाव की कमी के आधार पर पहचाना जाता है। हमले के समय, प्रत्यक्ष लैरींगोस्कोपी के साथ, आप लुढ़का हुआ डाउनहिल देख सकते हैं, औपचारिक निगरानी सिलवटों को मिडलाइन में अभिसरण किया जाता है, चुपके के आकार के उपास्थि को करीब और मोड़ दिया जाता है।
उपचार।लारिंगोस्पाज़म को एक ट्रिगेमिनल तंत्रिका के किसी भी मजबूत उत्तेजना द्वारा समाप्त किया जा सकता है - एक इंजेक्शन, प्लग, एक स्पुतुला के साथ जीभ की जड़ के लिए दबाव, ठंडे पानी के साथ चेहरे को छिड़काव आदि। एक लंबी ऐंठन के साथ अनुकूल रूप से अंतःशिरा प्रशासन 0.5% novocaine समाधान।
धमकी देने वाले मामलों में ट्रेकोटॉमी या conicotomy का सहारा लिया जाना चाहिए।
Aftersereaty अवधि में, हम एक अस्तर चिकित्सा, कैल्शियम की तैयारी, विटामिन डी, ताजा हवा में रहने के लिए निर्धारित किया जाता है। उम्र के साथ (आमतौर पर 5 साल तक), इन घटनाओं को समाप्त कर दिया जाता है।
4.8। बड़े और trachea चोट
हानिकारक कारक के आधार पर बड़ी चोटें और ट्रेकेस हो सकते हैं मैकेनिकल, थर्मल, विकिरणतथा रासायनिक।खुली और बंद चोट भी हैं।
पीरटाइम में, लारनेक्स और ट्रेकेआ की चोटों अपेक्षाकृत दुर्लभ हैं।
♦ खुली चोटें
खुली चोटें, या चोटें, लारनेक्स तथाएक नियम के रूप में ट्रेचीई, संयुक्त होते हैं, उनके साथ न केवल लारनेक्स के लिए क्षतिग्रस्त होते हैं, बल्कि गर्दन, चेहरे, छाती के अंग भी क्षतिग्रस्त होते हैं। कट, क्रस्टेड और आग्नेयास्त्र हैं। विभिन्न कटिंग बंदूकों को नुकसान के कारण रेज़नी घाव पैदा होते हैं। अक्सर वे एक चाकू या रेजर के साथ मारने या आत्महत्या (आत्महत्या) के साथ लागू होते हैं। कटौती के संकल्प के संदर्भ में: 1) पैतृक झिल्ली ढाल प्रवाह में कटौती के दौरान उप-स्थाई हड्डी के नीचे घावों काटा जाता है; 2) पोलेंट क्षेत्र के घाव। पहले मामले में, गर्दन की कट मांसपेशियों में कमी के कारण, एक नियम के रूप में घाव, व्यापक, धन्यवाद, जिसके लिए आप लारनेक्स और फेरनक्स के हिस्से का निरीक्षण कर सकते हैं। एपिग्लोटन, ऐसे घावों के साथ, हमेशा चलता है, सांस लेने और आवाज संरक्षित है, लेकिन एक अंतराल के घाव के साथ कोई सवाल नहीं है, क्योंकि आर्टिक्यूलेशन उपकरण से लारनेक्स का ब्रेकिंग है। यदि इस मामले में, घाव के किनारों को ले जाएं, जिससे इसके लुमेन को बंद कर दें, तो भाषण बहाल हो गया है। भोजन निगलते समय, वह घाव के माध्यम से बाहर जाती है।
क्लिनिक।रोगी की सामान्य स्थिति का बड़े पैमाने पर उल्लंघन किया जाता है। रक्तचाप गिरता है, नाड़ी का अध्ययन किया जाता है, शरीर का तापमान बढ़ता है। थायराइड ग्रंथि के घाव के साथ, महत्वपूर्ण रक्तस्राव होता है। चोट की डिग्री और प्रकृति के आधार पर चेतना को बचाया या भ्रमित किया जा सकता है। जब कैरोटीड धमनियों को तुरंत इंजेक्शन दिया जाता है। हालांकि, आत्महत्या के घावों में कैरोटीड धमनियां शायद ही कभी छेड़छाड़ की जाती हैं; आत्महत्या दृढ़ता से ज़ादी के सिर को फेंक देगी, गर्दन चिपक गई है, धमनियों को स्टॉप द्वारा स्थानांतरित कर दिया जाता है।
निदानयह कठिनाइयों का प्रतिनिधित्व नहीं करता है। घाव के स्तर को निर्धारित करना आवश्यक है। घाव के माध्यम से निरीक्षण तथाध्वनि आपको लारनेक्स के उपास्थि कंकाल, एडीमा की उपस्थिति, रक्तस्राव की उपस्थिति की स्थिति निर्धारित करने की अनुमति देता है।
इलाजसर्जिकल, रक्तस्राव को रोकना, पर्याप्त श्वसन सुनिश्चित करना, रक्त हानि और प्राथमिक घाव प्रसंस्करण की भर्ती करना शामिल है। श्वसन समारोह में विशेष ध्यान दिया जाना चाहिए। एक नियम के रूप में, trahoesomy उत्पादन किया जाता है, अधिमानतः कम।
यदि घाव शील्ड भाषी झिल्ली के क्षेत्र में स्थित है, तो अनिवार्य लारनेक्स लारर्स के साथ उप-बैंड हड्डी क्रोम चढ़ाया केटगट में घाव को बाधित करना आवश्यक है। घाव को पार करने से पहले, ड्रेसिंग या चमकती जहाजों द्वारा रक्तस्राव को सबसे अच्छी तरह से रोकना आवश्यक है। तनाव को कम करने और प्रदान करने के लिए
घाव के किनारों को रेसिंग, रोगी के सिर को सीम के सुपरिम्पोजिशन के दौरान क्लेन टिप करते हैं। यदि आवश्यक हो, तो पूर्ण संशोधन के लिए, घाव व्यापक होना चाहिए। श्लेष्म झिल्ली को नुकसान के मामले में, लारनेक्स अपने संभावित एम्बेडिंग, लारेंजोस्टोमास का गठन और टी-आकार वाली ट्यूब की शुरूआत का उत्पादन करता है। रोगी के पोषण की रक्षा के लिए, रोगी को नाक या मुंह के माध्यम से दर्ज गैस्ट्रिक जांच प्रदान की जाती है। साथ ही, एंटीबायोटिक्स, एंटीहिस्टामाइन, डी-टॉक्सिकेशन ड्रग्स, हेमोस्टैटिक, एंटी-शॉक थेरेपी की भारी खुराक की शुरूआत सहित, विरोधी भड़काऊ और सामान्य उपचार निर्धारित किया जाता है।
■ गेट्री और ट्रेकेआ गनशॉट क्षति। इन चोटों को शायद ही कभी अलग किया जाता है। अधिक बार, वे फेरनक्स, एसोफैगस, थायराइड ग्रंथि, जहाजों और न तो नसों, रीढ़, रीढ़ और मस्तिष्क को नुकसान के साथ संयुक्त होते हैं।
छेड़छाड़ और ट्रेकेआ आग्नेयास्त्रों द्वारा विभाजित हैं पार काटनेअंधातथाटेंगेंशियल (स्पर्शरेखा)।
एक नियम के रूप में अंत-टू-एंड इंजेक्शन के साथ, दो छेद हैं - इनपुट और आउटपुट। यह ध्यान में रखना चाहिए कि इनलेट शायद ही कभी घाव के चैनल के साथ मेल खाता है, लारनेक्स को नुकसान की जगह और आउटलेट, त्वचा के रूप में तथाकपड़े आसानी से गर्दन पर स्थानांतरित हो जाते हैं।
अंधे चोटों के साथ, टुकड़ा या बुलेट लारनेक्स या गर्दन के नरम ऊतकों में फंस गया है। खोखले अंगों में ढूँढना - लारनेक्स, ट्रेकेआ, एसोफैगस, उन्हें ब्रोंची में निगल लिया, स्पून या आकांक्षा हो सकती है।
टेंगेंशियल (स्पर्शरेखा) चोटों के साथ, लारनेक्स, ट्रेकेआ, एसोफैगस के श्लेष्म झिल्ली की अखंडता को परेशान किए बिना मुलायम गर्दन ऊतक प्रभावित होते हैं।
क्लिनिक।एक घायल प्रोजेक्टाइल की गहराई, डिग्री, प्रकार और प्रगतिशील बल पर निर्भर करता है। चोट की गंभीरता एक घायल प्रक्षेपण की परिमाण और ताकत के अनुरूप नहीं हो सकती है, क्योंकि अंग की संयोगजनक भ्रम, कंकाल की अखंडता का विकार, हेमेटोमा और आंतरिक लाइनर सूजन रोगी के राज्य को बढ़ा देती है।
घायल अक्सर एक बेहोश अवस्था में अक्सर सदमे को देखा जाता है, क्योंकि घूमने वाली तंत्रिका घायल होती है तथासहानुभूतिपूर्ण ट्रंक और इसके अलावा, बड़े जहाजों के घायल होने पर, एक बड़ा रक्त हानि होती है। लगभग स्थायी लक्षण - क्षति के कारण सांस लेने में कठिनाई तथाश्वसन पथ एडीमा और हेमेटोमा का पूरा होना। एम्फिसीमा उन मामलों में होता है जहां छोटे आकार के घाव छेद और जल्दी से बाहर निकलते हैं। निगलना हमेशा खराब होता है और गंभीर दर्द के साथ; श्वसन पथ में गिरने वाला भोजन, खांसी के उद्भव और प्रकाश में सूजन संबंधी जटिलताओं के विकास में योगदान देता है।
,...■,.■■■. ■ . ■■■ ■ . ■ 309
निदान।Anamnesis और निरीक्षण डेटा के आधार पर। गर्भाशय ग्रीवा घाव अधिक व्यापक रूप से चौड़ा है, फटे किनारों के साथ, ऊतकों की एक महत्वपूर्ण हानि और विदेशी निकायों की उपस्थिति - धातु के टुकड़े, ऊतकों के टुकड़े, घाव में पोर्च कण इत्यादि। घाव के किनारे के किनारे पर इंजेक्शन। जला दिया, इसके चारों ओर हेमोरेज है। कुछ घायल में, नरम ऊतकों की एम्पिसिमा निर्धारित किया जाता है, जो लारनेक्स या ट्रेकेआ की गुहा में चोट के प्रवेश को इंगित करता है। यह हेमोप्टिया को भी प्रमाणित कर सकता है।
घायल में लारेंजोस्कोपी (सीधे और अप्रत्यक्ष) अक्सर एक तेज दर्द के कारण व्यावहारिक रूप से असंभव, मुंह खोलने की असंभवता, जबड़े फ्रैक्चर, उप-भाषी हड्डी इत्यादि। अगले दिनों में, लैरींगोस्कोपी के दौरान, लारनेक्स, वॉयस गैप और उप-सैलोनिक गुहा के सार के क्षेत्र की स्थिति निर्धारित करना आवश्यक है। हेमेटोमा का पता चला है, श्लेष्म झिल्ली तोड़ने, ड्रेसिंग लारनेक्स को नुकसान, वॉयस स्लॉट की चौड़ाई।
निदान एक्स-रे अनुसंधान विधि, कंप्यूटर टोमोग्राफी डेटा में जानकारीपूर्ण, जिसके साथ आप लारनेक्स, ट्रेकेआ, विदेशी निकायों की उपस्थिति और स्थानीयकरण के कंकाल की स्थिति निर्धारित कर सकते हैं।
उपचार।गनशॉट घावों के तहत, इसमें गतिविधियों के दो समूह शामिल हैं: 1) सांस लेने की बहाली, रक्तस्राव को रोकना, प्राथमिक घाव प्रसंस्करण, स्वाद झटका; 2) विरोधी भड़काऊ, desensitizing, मृदा चिकित्सा, विरोधी प्रतिरोधी (संभवतः अलग) टीकाकरण।
श्वसन को बहाल करने और श्वसन समारोह के आगे व्यवधान की रोकथाम के लिए, ट्रेकोस्टास के गठन के साथ ट्रेकोटॉमी का उत्पादन होता है।
घाव में जहाजों पर लिगचर लगाकर रक्तस्राव को रोक दिया जाता है, और बड़े जहाजों को नुकसान के दौरान आउटडोर कैरोटीड धमनी को बांध दिया जाता है।
दर्द सदमे के खिलाफ लड़ाई में नारकोटिक एनाल्जेसिक की शुरूआत शामिल है, जिससे ट्रांसफ्यूजन थेरेपी, एकल-लॉग रक्त, हृदय गति का संक्रमण।
रक्तस्राव को रोकने के अलावा घावों का प्राथमिक शल्य चिकित्सा उपचार, सूजन नरम ऊतकों, विदेशी निकायों को हटाने के कोमल उत्तेजना शामिल है। लारनेक्स को व्यापक नुकसान के साथ, आपको टी-आकार की ट्यूब की शुरूआत के साथ एक लैरींगोसोम बनाना चाहिए। आपातकालीन उपायों के बाद, योजना के अनुसार एक विरोधी ट्रस्ट सीरम पेश करना आवश्यक है (यदि पहले सीरम पेश नहीं किया गया था)।
उपायों के दूसरे समूह में कार्रवाई की एक विस्तृत श्रृंखला, एंटीहिस्टामाइन तैयारी, निर्जलीकरण और कॉर्टिकोस्टेरॉइड थेरेपी के एंटीबियो की नियुक्ति शामिल है। रोगियों को नासोफैरियर जांच के माध्यम से संचालित किया जाता है। जब जांच पेश की जाती है, तो इसे श्वसन पथों में देखा जाना चाहिए, जो खांसी की उपस्थिति, सांस लेने की कठिनाई से निर्धारित होता है। "■\u003e
♦ बंद चोट
लारनेक्स की बंद चोटें और श्वासनली तब होती है जब विभिन्न विदेशी निकायों, धातु वस्तुओं, आदि, और अन्य लारनेक्स और peolorship गुहा की गुहा में होते हैं या बाहर से बेवकूफ हड़ताल के साथ, लारनेक्स पर गिरते हैं। अक्सर लारनेक्स की श्लेष्म झिल्ली एक लैरींगोस्कोप या संज्ञाहरण के दौरान एक इंट्यूबेशन ट्यूब द्वारा घायल होती है। क्षति के स्थान पर, (रक्तस्राव, श्लेष्म झिल्ली की अखंडता का पता चला है। कभी-कभी चोट के स्थान पर और इसके आसपास एक सूजन होती है, जो फैल सकती है, और फिर यह जीवन के लिए खतरे का प्रतिनिधित्व करती है। संक्रमण के मामले में, purulent घुसपैठ चोट पर प्रकट हो सकता है, phlegmon और chondroperies-chondrita larynx के विकास की संभावना को बाहर नहीं किया जा सकता है।
श्लेष्म झिल्ली पर इंट्यूबेशन ट्यूब के लंबे या मोटे प्रभाव के साथ, कुछ मामलों में एक तथाकथित इंट्यूबेशन ग्रैनुलोमा का गठन किया जाता है। इसका सबसे लगातार स्थान आवाज गुना का मुक्त किनारा है, क्योंकि इस स्थान पर ट्यूब श्लेष्म झिल्ली के संपर्क में सबसे करीब है।
क्लिनिक।लारनेक्स और ट्रेकेआ के श्लेष्म झिल्ली की चोट के साथ, एक विदेशी शरीर के साथ एक तेज दर्द होता है, निगलने पर बढ़ रहा है। घाव के आसपास ऊतकों के एडीमा और घुसपैठ हैं, जो सांस लेने का कारण बन सकते हैं। तेज दर्दनाक संवेदनाओं के कारण, रोगी लार को निगल नहीं सकता है, भोजन ले सकता है। द्वितीयक संक्रमण के अतिरिक्त गर्दन के झुकाव में दर्द की उपस्थिति, दर्द में वृद्धि, जिससे शरीर के तापमान में वृद्धि होती है।
आउटडोर बेवकूफ चोट में, लारनेक्स के नरम ऊतकों की सूजन और श्लेष्म झिल्ली की सूजन अक्सर अपने वेस्टिबुलर विभाग में होती है।
निदान।इतिहास और उद्देश्य अनुसंधान विधियों के इतिहास के आधार पर। एक लैरींगोस्कोपिक परीक्षा के साथ, आप चोट पर सूजन, हेमेटोमा, घुसपैठ या फोड़ा देख सकते हैं। नाशपाती के आकार की जेब में या हार के किनारे नास्ट्रेसियन के छेद में, लार एक झील के रूप में जमा हो सकते हैं। एक्स-रे सीधे और पार्श्व अनुमानों में, साथ ही विपरीत तैयारी का उपयोग करने से कुछ मामलों में एक विदेशी निकाय का पता लगाने, उपास्थि लारनेक्स के संभावित फ्रैक्चर का स्तर निर्धारित करने की अनुमति मिलती है।
उपचार।रोगी की रणनीति रोगी के इन निरीक्षण, श्लेष्म झिल्ली के नुकसान की प्रकृति और क्षेत्र, श्वसन पथ के लुमेन की स्थिति, आवाज स्लॉट की चौड़ाई, आदि की उपस्थिति में निर्भर करती है। फोड़ा, प्रारंभिक applicational संज्ञाहरण के बाद इसे एक सौम्य (छुपा) स्केलपेल के साथ खोलना आवश्यक है। व्यक्त
श्वास विकार (स्टेनोसिस) द्वितीय।- तृतीयडिग्री) आपातकालीन ट्रेकोस्टोमी की जरूरत है।
स्टेनोसिस को खत्म करने के लिए एडीमा रूपों के साथ, दवा घनत्व निर्धारित किया जाता है (कॉर्टिकोस्टेरॉइड, एन-टाइगिस्टामाइन, निर्जलीकरण की तैयारी)।
बंद चोटों के सभी मामलों में, द्वितीयक संक्रमण की पृष्ठभूमि पर एंटीबैक्टीरियल थेरेपी, एंटीहिस्टामाइन्स और डिटॉक्सिडेंट की आवश्यकता होती है।
गले के रोग अक्सर बच्चों और वयस्कों में पाए जाते हैं, क्योंकि लारनेक्स नासोफैरेनक्स के बाद पहला फ़िल्टर होता है, जिसके माध्यम से सभी रोगजनक सूक्ष्मजीव होते हैं। अधिकांश पैथोलॉजीज़ समान हैं नैदानिक \u200b\u200bतस्वीरलेकिन विभिन्न ईटियोलॉजी। उपचार में दवाओं का स्वागत, लोक उपचार और बिजली सुधार का उपयोग शामिल है।
मानव गले अक्सर रोगजनक सूक्ष्मजीवों से आश्चर्यचकित होता है
गले की बीमारियों की सूची
गले के दर्द की उपस्थिति का कारण विभिन्न रोगजनक सूक्ष्मजीव, नियोप्लाज्म, यांत्रिक क्षति हो सकती है। अक्सर अप्रिय संवेदना एक ठंड, फ्लू, ओरवी के साथ उत्पन्न होती है।
गले की बीमारियों के मुख्य कारण:
- वायरल संक्रमण - रोटावायरस, एडेनोवायरस, एंटरोवायरस फेरींगिटिस, तीव्र लैरींगिटिस के विकास को भड़काते हैं;
- बैक्टीरियल पैथोलॉजीज - सक्रिय प्रजनन की पृष्ठभूमि के खिलाफ विकसित, स्टाफिलोकोसी, एंजिना और टोंसिलिटिस को बाल रोगों के रूप में माना जाता है, अक्सर इन बीमारियों का निदान 5-15 साल का निदान किया जाता है;
- फंगल रोग;
- विभिन्न प्रकार के नियोप्लाज्म - घातक ट्यूमर, पैपिलोमा, पॉलीप्स, गले में मेटास्टेस;
- मशीनी नुक्सान।
गले की सभी संक्रामक बीमारियां, निगलने के दौरान स्पष्ट दर्दनाक सिंड्रोम के अलावा, अन्य के साथ-साथ लक्षणों के साथ-साथ शरीर हाइपरथेरिया, ताकत क्षय, मांसपेशियों में दर्द, माइग्रेन, राइनाइटिस, लिम्फ नोड्स में वृद्धि, लापरवाही में वृद्धि हुई।
एनजाइना
एंजिना अक्सर एक बच्चे से ठंड और इन्फ्लूएंजा की जटिलता के रूप में विकसित होती है, क्योंकि एक स्वस्थ गले और म्यूकोसा पैथोलॉजी के विभिन्न रूपों की तरह दिखता है, फोटो में विचार किया जा सकता है। क्रोनिक आकार के लिए आईसीडी -10 - जे 03 का कोड - जे 35।
स्वस्थ आदमी गला
एंजिना के प्रकार:
- कैटेरियल एंजिना बीमारी का सबसे आसान रूप है, जो ओजो के श्लेष्म झिल्ली की चश्मस, लाली और अनाज की एक छोटी आज्ञाकारी द्वारा विशेषता है, निगलने पर दर्द, भाषा में ध्यान देने योग्य है सफेद छापे। वयस्कों में तापमान में मामूली वृद्धि हुई है, बच्चों में थर्मामीटर संकेतक 40 डिग्री तक पहुंच सकते हैं। बीमारी की अवधि 5 दिनों से अधिक नहीं।
कैटैरियल एंजिना - बीमारी की सबसे आसान विविधता
- लैकोनर एंजिना - बीमारी तेजी से विकसित होती है, तापमान बहुत तेज़ी से बढ़ता है, कमजोरी दिखाई देती है, सिरदर्द। अंदर, जीएनएडी जमा होता है, प्लग का गठन किया जाता है, जो बादाम की सतह के ऊपर ट्यूबरकल के रूप में काफी ऊंचा होता है।
लापरार एंजिना के साथ, तापमान तेजी से बढ़ता है।
- Follicular Angina - तापमान में तेज और तेजी से वृद्धि के साथ शुरू होता है 39 या अधिक डिग्री तक, गहन गले में दर्द होता है, माइग्रेन स्नेहन। बादाम सूजन और ब्लश, उनकी सतह पर आप बहुत सारे पीले मटर के धब्बे देख सकते हैं।
Follicular angina के साथ, बादाम ब्लशिंग कर रहे हैं
- फ्लेगनल एंजिन - शुद्ध प्रक्रिया लिम्फोइड ऊतक में होती है, फोड़ा विकसित होता है। यह रोग उच्च तापमान, ठंड, गले में दर्द की पृष्ठभूमि के खिलाफ बहता है, अक्सर एक तरफा चरित्र पहनता है, निगलने के दौरान बढ़ाया जाता है, वार्तालाप, मुंह की एक अप्रिय गंध है।
फ्लेमोनिक गले में गले में पुस में दिखाई देता है
छोटे बादाम की सूजन लगातार परी का परिणाम है, यह तीव्र और पुरानी रूप में हो सकती है। बीमारी के विकास को मापें, स्कारलेटिन, डिप्टेरिया को मापा जा सकता है। आईसीडी -10 - J03 पर कोड।
Tonsillitis में युग्मित बादाम द्वारा जोड़ा गया
टोंसिलिटिस अक्सर तापमान को बढ़ाने के बिना बहती है, बादाम के लिम्फोइड ऊतक के शोष के साथ, सांस लेने के साथ हाइपरट्रॉफी समस्याओं की पृष्ठभूमि के खिलाफ।
आवाज की अचानक घोरता, होर्सनेस अक्सर हार्मोनल विकारों में होती है - थायराइड ग्रंथि की पैथोलॉजी, क्लिमैक्स के दौरान महिलाओं में एस्ट्रोजन की कमी।लैरींगाइटिस
भड़काऊ प्रक्रिया लारनेक्स के श्लेष्म झिल्ली में स्थानीयकृत होती है, तीव्र और पुरानी रूप में बहती है। यह रोग विकसित हो रहा है जब ओवरकूलिंग, ठंड या दूषित हवा, तंबाकू धुएं के श्वास। एमकेबी -10 - जे 04 पर कोड।
तीव्र लैरींगिटिस अक्सर एआरवीआई, इन्फ्लूएंजा, खांसी, स्कारलेटिन के लक्षणों में से एक होता है, जब हकीकत, हानिकारक आदतों की पृष्ठभूमि पर, धूल हवा के साथ घर के अंदर लंबे समय तक रहती है। बीमारी के लिए, पीइंग खांसी की विशेषता है, लेकिन थोड़ी देर के बाद बाहर निकलने के बाद, व्यक्ति शुरू होता है, आवाज होरा हो जाती है, पूरी तरह से गायब हो सकती है, तापमान थोड़ा बढ़ता है, हस्तक्षेप करता है।
क्रोनिक लैरींगिटिस के रूप और लक्षण:
- कैटेरियल - श्लेष्म झिल्ली को फैलाने वाले नुकसान के साथ। मुख्य संकेत घोरपन, कमजोरी, गले की जलन की भावना हैं, गीली खांसी समय-समय पर दिखाई देती है।
- हाइपरट्रॉफिक - लंबी सूजन की पृष्ठभूमि के खिलाफ, उपकला एपिडर्मिस की अन्य परतों तक अंकुरित होता है। रोग अफोनिया के साथ है, गले में जल रहा है, खांसी।
- एट्रोफिक - आंतरिक खोल मैं एट्रोफी को अवशोषित कर रहा हूं, ठीक हो जाता है। लक्षण - वॉयस टिम्ब्रे, गले, सूखी खांसी में कमी, एक मजबूत हमले के साथ रक्त की छिद्रों के साथ क्रस्ट किया जा सकता है।
हाइपरट्रॉफिक लैरींगिटिस के साथ, इसे कभी-कभी एक सर्जिकल विधि द्वारा हाइपरप्लासिया वाले क्षेत्रों को हटाना पड़ता है।
तीव्र या पुरानी सूजन प्रक्रिया फेरनक्स के श्लेष्म झिल्ली में। एमकेबी -10 - जे 02 पर कोड।
पैथोलॉजी का तीव्र रूप ऊपरी श्वसन पथ की संक्रामक रोगों की पृष्ठभूमि के खिलाफ विकसित होता है। फेरींगिटिस बहुत गर्म या ठंडे भोजन का उपयोग करने के बाद, धूम्रपान की पृष्ठभूमि और मादक पेय पदार्थों के दुरुपयोग की पृष्ठभूमि के खिलाफ मुंह में फ्रॉस्टी हवा की लंबी सांस के साथ हो सकता है। गले में दर्द को लार को निगलने से बढ़ाया जाता है, इस बीमारी के साथ एक उपद्रव तापमान होता है, एसआईपी एक परफेंस उत्पन्न होता है, जबकि सामान्य रूप से एक व्यक्ति ठीक महसूस करता है।
फेरींगिटिस के साथ गला
क्रोनिक फेरींगिटिस हाइमोरीसाइट, टोनिलिटिस, कैरीज़, चयापचय प्रक्रियाओं के उल्लंघन, हृदय रोग, फेफड़ों की पृष्ठभूमि के खिलाफ विकसित होता है। रोगविज्ञान को नाक के श्लेष्म झिल्ली के शोष के साथ जोड़ा जाता है, गले में एक मजबूत खरोंच, एक सूखी बेक्ड खांसी, एक जीभ edema, purulent निर्वहन, subfebrile तापमान के साथ है।
लारेंजाइटिस का तीव्र रूप - खतरनाक रोग दो साल से कम उम्र के बच्चों के लिए, अक्सर एक मजबूत कैररहल राइनाइटिस, अपशिष्ट और नासोफैरेनक्स श्लेष्मा की सूजन के साथ, जो नाक श्वसन में उल्लेखनीय गिरावट का कारण बन जाता है।
फारेनजील बादाम की सूजन अक्सर वायरल चरित्र होती है, जो एक मजबूत सिरदर्द, सूखी-सशिंग खांसी के रूप में प्रकट होती है, सांस की तकलीफ और चोकिंग की कमी, 3-15 साल की उम्र के बच्चों में निदान। आईसीडी -10 - जे 35 पर कोड।
यह रोग कमजोर प्रतिरक्षा की पृष्ठभूमि के खिलाफ विकास कर रहा है, विटामिन डी की कमी के साथ, जब माली, पुरानी राइनाइटिस के इतिहास में उपस्थिति या ऊपरी श्वसन पथ की बीमारियों में उपस्थिति।
एडेनोइटिस - फारेनजील बादाम की सूजन
घातक और सौम्य neoplasms
शुरुआती चरणों में बड़े कैंसर का निदान करना मुश्किल है, क्योंकि बीमारी लंबे समय तक स्पष्ट लक्षणों के बिना बहती जा सकती है, इसलिए जब वे बड़े आकार तक पहुंचते हैं तो ट्यूमर का अक्सर निदान किया जाता है। आईसीडी -10 का कोड - सी 32।
ऑन्कोलॉजी के संभावित संकेत:
- गले में विदेशी शरीर की भावना, आवंटन, निगलने पर असुविधा;
- साँस लेने में कठिकायी;
- गले और नाक के श्लेष्म में खूनी इंजन की उपस्थिति;
- बढ़ी हुई लार;
- भड़काऊ प्रक्रिया के स्पष्ट संकेतों के बिना कानों का लगातार बंधक;
- टूथपिक, जबकि दंत चिकित्सक अप्रिय संवेदनाओं की उपस्थिति के कारण का पता नहीं लगा सकता है;
- hoarseness आवाज।
लार में रक्त के थक्के गले में नियोप्लाज्म के विकास को इंगित कर सकते हैं
बेनिन नियोप्लाज्म कम खतरनाक हैं, लेकिन तत्काल उपचार की भी आवश्यकता होती है, क्योंकि गंभीर जटिलताएं तब हो सकती हैं जब वे अक्सर घायल होते हैं। पॉलीप्स और वॉयस नोड्यूल लारनेक्स पर अस्थिबंधन, धूम्रपान, पुरानी सूजन प्रक्रियाओं के निरंतर वोल्टेज के साथ होते हैं। पापिलोमा के गठन का कारण - एचपीवी की सक्रियता, विकास ट्रेकेआ, आवाज लिगामेंट्स पर दिखाई देते हैं। सभी पागल ट्यूमर के पास आईसीडी -10 - डी 10 पर एक कोड है।
55-65 साल की उम्र के पुरुषों में अक्सर लारनेक्स कैंसर का निदान, एविड धूम्रपान करने वालों।Mikoses चमकते हुए
फंगल संक्रमण आसन्न प्रतिरक्षा की पृष्ठभूमि पर विकास कर रहे हैं, एक तीव्र या पुरानी रूप हो सकता है। वे खुद को गले और बादाम की लाली, दर्द के रूप में प्रकट करते हैं, मुंह में निगलने, अल्सर और क्षरण, मुंह के कोनों में घावों, सूखी खांसी, गर्मी, आनीसा और गर्भाशय ग्रीवा और submandibular लिम्फ नोड्स की दर्द। आईसीडी -10 - बी 37 पर कोड।
फंगल क्षति गले
मौखिक गुहा के मुख्य प्रकार के फंगल पैथोलॉजीज:
- छद्म-झिल्ली कैंडिडिआसिस - अक्सर बच्चों और बुढ़ापे के लोगों में निदान;
- माइकोसिस मधुमेह की पृष्ठभूमि के खिलाफ विकास कर रहा है;
- ermethematous पुरानी खुजली।
निगलने में दर्द और जलन को रिफ्लक्स रोग के कारण किया जा सकता है - पेट की अम्लीय सामग्री एसोफैगस, गले के ऊपरी गोताखोर में प्रवेश करती है, श्लेष्म झिल्ली को परेशान करती है।
गले के अन्य रोग
गले में दर्द अन्य बीमारियों का संकेत हो सकता है जो लौरा पैथोलॉजीज से संबंधित नहीं हैं।
गले में कौन सी बीमारियां उत्पन्न हो सकती हैं:
- Laringospaz - अक्सर बच्चों में रिक्तियों, हाइड्रोसेफलस, मिश्रण के साथ भोजन के साथ होता है। लक्षण - छात्र व्यास में कमी, आवाज स्नायुबंधन, ऐंठन, झुकाव, शोर सांस लेने की मजबूत बंद। वयस्कों में, त्वचा लाल या नीली हो जाती है, एक असामान्य खांसी दिखाई देती है। आईसीडी -10 - 5 का कोड।
- पहाड़ीपन एलर्जी, लारनेक्स चोटों, हृदय रोगविज्ञान और जहाजों की पृष्ठभूमि पर विकसित हो रहा है। एक आदमी को निगलने पर दर्द होता है, उसके लिए सांस लेना मुश्किल होता है। आईसीडी -10 का कोड - जे 4।
- लारनेक्स का स्टेनोसिस - श्वसन पथ का लुमेन लारनेक्स के सैंडिंग के कारण पूरी तरह से या आंशिक रूप से बंद है, कीड़े के काटने, चोटों, कारणों के कारण सिफिलिस, डिप्थीरिया, विभिन्न मूल के neoplasms हो सकता है। संकेत - प्रचुर मात्रा में ठंड पसीना, सांस लेने की समस्या, सांस की तकलीफ, एक सिपिड आवाज, श्लेष्म और त्वचा कवर एक नीली छाया हासिल करते हैं, चेतना का नुकसान सांस रोकना संभव है। आईसीडी -10 - 6 का कोड।
लारनेक्स की स्टेनोसिस - एडीमा के कारण श्वसन पथ को बंद करना
लारनेक्स को यांत्रिक क्षति को अक्सर छोटे बच्चों में निदान किया जाता है, क्योंकि वे गलती से विदेशी वस्तु को निगल सकते हैं। वयस्कों में, पैथोलॉजी मछली की हड्डी को निगलने पर हो सकती है, गायकों को स्थायी ऊंचा लिगामेंट लोड के कारण रोग, व्याख्याताओं के अधीन होते हैं।
किस डॉक्टर से संपर्क करने के लिए?
जब गले में दर्द जरूरी है, निरीक्षण और प्रारंभिक निदान के बाद, यह दिशा देगा।
इसके अतिरिक्त, एक संक्रामक परीक्षा की आवश्यकता हो सकती है।
यदि बीमारी मनोवैज्ञानिक है, तो रोगी देखेगा ,. इन दिशाओं में से एक का डॉक्टर प्राप्त परिणामों के आधार पर इन क्षेत्रों में से एक का निदान करने में सक्षम होगा।
गले की बीमारियों का निदान
रोगी का निरीक्षण विशेष उपकरण का उपयोग करके किया जाता है - लैरींगोस्कोपी और फेरींगोस्कोपी आपको यह पहचानने की अनुमति देता है कि गले के किस हिस्से में श्लेष्म सबसे हाइपरमिक है और इसका उपयोग करने के लिए वॉयस स्नायुबंधन और लारनेक्स की पिछली दीवार का मूल्यांकन करने के लिए, का पता लगाने के लिए पुस गांठ।
मूल नैदानिक \u200b\u200bतरीके:
- रक्त और मूत्र का नैदानिक \u200b\u200bविश्लेषण;
- ज़ीए से स्मीयर, बुवाई स्पुतम;
- एमआरआई, ट्यूमर की हिस्टोलॉजिकल परीक्षा - नियोप्लाज्म की उत्पत्ति को निर्धारित करने की अनुमति देती है;
चूंकि अक्सर गले की बीमारियों में चिकित्सा की नियुक्ति करने से पहले, जीवाणु मूल होती है, इसलिए वे जीवाणुरोधी दवाओं के प्रति संवेदनशीलता पर स्पुतम की जांच करते हैं।
उजी लैरी रोग का कारण दिखाता है
गले की बीमारियों का इलाज करने के तरीके
अप्रिय लक्षणों को खत्म करने के लिए, गले की बीमारियों के उपचार में जटिलताओं के विकास को रोकने के लिए, दवाओं का उपयोग किया जाता है, आहार पैटर्न, वैकल्पिक चिकित्सा के व्यंजनों व्यंजनों की व्यंजनों को तेज करने में मदद करेंगे।
दवा
गले की बीमारी के इलाज के लिए, टैबलेट रूप में दवाओं का उपयोग करके, स्थानीय प्रभाव, दवाओं की पसंद पैथोलॉजी रोगजनक के प्रकार पर निर्भर करती है।
दवाओं के मूल समूह:
- एंटीबायोटिक्स - अमोक्सिसिलिन, Augmentin;
- एंटीवायरल ड्रग्स - Remantadine, Tamiflu;
- एंटीफंगल एजेंट - फ्लुकोनाज़ोल, लेव रूमिन;
- antihistamines - Ebastin, Cetirizine;
- - पेरासिटामोल, नूरोफेन;
- mukolitiki - एसीसी, Spospan, Ambroxol;
- स्थानीय कार्रवाई एंटीसेप्टिक्स - टैंट्यूम वर्डे, इनहेलिप, लिज़ोबक्ति, मिरामिस्टिन;
- स्ट्रेप्टोकोकल और स्टैफिलोकोकल्कल बैक्टीरियोफेज।
हाल ही में, डॉक्टर गले में हटाने के संचालन के लिए कम और कम रिसॉर्ट कर रहे हैं, क्योंकि गोंड प्रतिरक्षा प्रणाली के अंगों से संबंधित हैं, ब्रोंची, ट्रेकेआ, प्रकाश में संक्रमण को रोकते हैं।
अमोक्सिसिलिन - एंटीबायोटिक दवा
लोक उपचार
गले की बीमारियों के इलाज में, बिस्तर के आराम का निरीक्षण करना, गर्म पेय पीने के लिए जरूरी है, दर्द, दूध, रास्पबेरी या काले currant के साथ चाय, गुलाब के कूल्हों का काढ़ा, गैस के बिना क्षारीय खनिज पानी का काढ़ा।
घरेलू बीमारियों में किसी का इलाज कैसे किया जा सकता है:
- हनी - में से एक सर्वोत्तम उपकरण गले की सूजन के उपचार के लिए, उन्हें बादाम द्वारा स्नेहक किया जा सकता है, शुद्ध रूप में परामर्श, rinsing के लिए समाधान तैयार किया जा सकता है;
- नीलगिरी आवश्यक तेल, एफआईआर, पाइन, चाय के पेड़ के साथ साँस लेना;
- गर्दन पर सामान्य थर्मल या शराब संपीड़न, सरसों के साथ गर्म पैर स्नान;
- कुल्ला - प्रभावी विधि गले की बीमारियों से लड़ो। प्रक्रियाओं के लिए, आप कैमोमाइल, ऋषि, लिंडन, ओक छाल, शिकारी के एक काढ़ा का उपयोग कर सकते हैं;
- अंदर, आप एक पतला रूप में प्रोपोलिस, लहसुन, कैलेंडुला का एक टिंचर ले सकते हैं;
- मोमबत्ती सूजन बादाम को मुसब्बर के रस, कैलगियन और प्रोपोलिस टिंचर के साथ मिश्रित किया जा सकता है, अच्छी तरह से गले को नरम करता है और शुद्ध समुद्री बकाथर्न तेल को समाप्त करता है।
अच्छी तरह से गले की कुल्हाड़ियों के रोगों का सामना करने में मदद करता है राशन कैमोमाइल
हनी को गर्म पेय में जोड़ा नहीं जा सकता - उच्च तापमान के प्रभाव में, उत्पाद कैंसरजन्य गुण प्राप्त करता है। नींबू में, मालिना, काले currant उबलते पानी विटामिन सी को नष्ट कर देता है।
किसी भी थर्मल प्रक्रियाओं को केवल सामान्य तापमान संकेतकों के साथ किया जा सकता है।पोषण की विशेषताएं
सूजन, दर्द, श्लेष्म की एडीमा को कम करने के लिए, चिड़चिड़ाहट गले को चोट नहीं पहुंचाता है, आपको एक विशेष आहार का पालन करने की आवश्यकता होती है।
पावर सिद्धांत:
- आहार से, भारी फैटी और मीठे व्यंजन, हानिकारक भोजन छोड़ने के लिए तीव्र, खट्टा, मसालेदार, नमकीन भोजन को बाहर करना आवश्यक है;
- सभी व्यंजनों में आरामदायक तापमान होना चाहिए, एक नरम स्थिरता;
- मेनू में कई सब्जियां और फल होना चाहिए, खासतौर पर विटामिन सी और आयोडीन की उच्च सामग्री के साथ - ग्रीन्स, बल्गेरियाई काली मिर्च, गाजर, समुद्री गोभी;
- हर दिन आपको जैतून या मकई के तेल के 10-15 मिलीलीटर का उपभोग करने की आवश्यकता होती है;
- वसूली में तेजी लाने के लिए, एंटीबायोटिक्स प्राप्त करते समय डिस्बिओसिस के विकास को रोकें, डेयरी उत्पाद मदद करेंगे;
- यह धूम्रपान करने, शराब पीने के लिए सख्ती से मना किया जाता है।
प्रभावी ढंग से वायरस लहसुन, प्याज, अदरक, दालचीनी, बैडन के साथ संघर्ष।
गले के मामले में, तीव्र भोजन खाने के लिए असंभव है
संभावित जटिलताओं
उचित और समय पर उपचार के बिना, गले में तीव्र सूजन प्रक्रियाएं पुरानी बीमारियों में बदल जाती हैं, जो लगातार ओवरकूलिंग और प्रतिरक्षा के कमजोर होने के साथ लगातार अवशेषों से भरे हुए हैं।
खतरनाक गले की बीमारियों की तुलना में:
- एंजिना अक्सर दिल, जोड़ों, गुर्दे - संधिशोथ, संक्रामक polyarthitis, paratrozillitis, नेफ्राइटिस पर जटिलताओं को देता है;
- क्रोनिक टोनिलिटिस, वास्कुलाइटिस में, त्वचा त्वचीय अक्सर विकासशील होते हैं;
- हाइपोटोनस डिफनी - वॉयस लिगामेंट्स का काम, लारनेक्स की मांसपेशियां बिगड़ती हैं;
- जबड़े की ऐंठन;
- पायलट फोड़ा;
- क्रोनिक ब्रोंकाइटिस, साइनसिसिटिस, साइनसिसिटिस, ओटिटिस;
- गंभीर आंख रोगविज्ञान;
- हेपेटाइटिस ए, बी।
यदि गले के ऊतकों का स्ट्रेप्टोकोसी रक्त में प्रवेश किया जाता है, तो सेप्सिस तेजी से शुरू हो जाएंगे।
यदि गले का इलाज नहीं करना है, तो पुरानी साइनसिसिटिस विकसित हो सकती है
निवारण
गले की बीमारियों के विकास को रोकने के लिए, आपको छड़ी की जरूरत है साधारण नियम रोकथाम, प्रतिरक्षा प्रणाली को मजबूत करें।
गले की उपस्थिति से बचने के लिए कैसे:
- दैनिक बाहर लंबी पैदल यात्रा करते हैं;
- धूम्रपान से इनकार करना;
- कमरे में इष्टतम तापमान और आर्द्रता बनाए रखें;
- आरामदायक तापमान खाने;
- आहार में पर्याप्त मात्रा में विटामिन और तत्वों का पता लगाना चाहिए;
- हाइपोथर्मिया से बचें।
गले की बीमारी से बचने के लिए धूम्रपान से इनकार करें
संक्रमण को लेने के क्रम में, स्वच्छता के नियमों का अनुपालन करना आवश्यक है, गंदे हाथों से चेहरे को छूएं, अरवी महामारी और इन्फ्लूएंजा के दौरान एंटीवायरल दवाएं लेते हैं, नाक को ऑक्सोलिन मलम के साथ घर छोड़ते समय लुब्रिकेट करते हैं।
गले की बीमारी की सूची और लक्षण काफी बड़े हैं, इसलिए, जब निगलते समय असुविधा, आवाज सहानुभूति, आपको डॉक्टर से परामर्श करने की आवश्यकता होती है। उचित निदान और पर्याप्त चिकित्सा भारी, कभी-कभी घातक, जटिलताओं के विकास से बचने में मदद करेगी।
वयस्कों और बच्चों के बीच सबसे आम बीमारियां एंट अंगों, अर्थात् लारेंक्स और फेरनक्स की बीमारियां हैं। वे मुख्य रूप से शरद ऋतु-सर्दियों की अवधि में विकसित होते हैं जब प्रतिरक्षा कम हो जाती है और सर्दी और श्वसन रोगों की आवृत्ति बढ़ जाती है।
Pharynx और Larynx के रोग: प्रजाति और लक्षण
फेरनक्स और लारनेक्स की पैथोलॉजी - सबसे आम में से एक और एक बड़ी असुविधा प्रदान करता है। लोर रोग तीव्र और पुरानी रूप में बह सकता है।
फेरनक्स और लारनेक्स की बीमारियों में शामिल हैं:
- Epiglotte। यह नास्ट्रियन की सूजन है। रोगजनक सूक्ष्मजीवों के epitleant दर्ज करने के बाद भड़काऊ प्रक्रिया विकसित हो रही है। उनका संचरण एयर-बूंद से किया जाता है।इस बीमारी के लिए, निम्नलिखित लक्षणों की विशेषता है:, तापमान बढ़ाएं, लारनेक्स सूजन।
- । यह फेरनक्स के श्लेष्म झिल्ली की सूजन है। फेरींगिटिस के साथ, निगलने पर दर्द होता है, तापमान बढ़ता है। श्लेष्म झिल्ली व्यापक और लाल हो गया।
- Rinofaringite। वह रोग जिसमें सूजन प्रक्रिया गले और नाक में शामिल होती है। अक्सर पृष्ठभूमि पर उत्पन्न होता है ठंडी बीमारी या।फेरींगिटिस के लक्षणों के अलावा, नाक में खुजली, लिम्फ नोड्स में वृद्धि।
- । सूजन की प्रक्रिया श्लेष्म झिल्ली में मनाई जाती है। यह रोगविज्ञान, खरोंच, सूखी खांसी के रूप में प्रकट होता है।
- । इस पैथोलॉजी के लिए, बादाम की सूजन की विशेषता है। लक्षण उज्ज्वल हैं: शरीर के तापमान में वृद्धि, दर्द निगलने, सामान्य बीमारी। छोटे बच्चों में मतली और उल्टी हो सकती है।
- । यह सूजन की बीमारी, जिसमें फारेनजील बादाम का क्षेत्र प्रभावित होता है। जब एडेनॉयड, नाक सांस लेने से यह मुश्किल हो जाता है, शरीर का तापमान बढ़ता है, एक शुद्ध प्रकृति की श्लेष्म झिल्ली दिखाई देती है, खर्राटों।
- बेकार बीमारी को लारनेक्स कैंसर माना जाता है।
वायरस और बैक्टीरिया विकसित होने पर रोग विकसित हो रहे हैं। निम्नलिखित कारक इन बीमारियों के विकास को उत्तेजित कर सकते हैं: सुपरकोलिंग, आस-पास के ऊतकों में सूजन प्रक्रियाएं, अंतःस्रावी रोग, जीसीसी रोग, आदि
दवा उपचार के सिद्धांत

कारण और बीमारी के प्रकार की पहचान करने के बाद, उपचार सौंपा गया है:
- फेरींगिटिस, लैरींगिटिस, टोंसिलिटिस के साथ एंटीसेप्टिक्स के साथ rinsing खर्च करते हैं:, rotokan, और अन्य। गले के दर्द, एरोसोल, स्प्रे, अवशोषण टैबलेट (phareptsils, septol, faringosept, आदि) को कम करने के लिए उपयोग किया जाता है।
- गले की सिंचाई के लिए, चिकित्सीय स्प्रे का उपयोग किया जाता है: इनहेलिप्ट, रोटोकन, स्टॉपंगिन, और अन्य।
- Rinofaring को श्वसन राहत देने के लिए पूरी तरह से बिल्डिंग दवाओं का उपयोग दिखाया गया है: इत्यादि।
- यदि गले और फेरनक्स की बीमारी में एलर्जी प्रकृति है, तो एंटीहिस्टामाइन की तैयारी की जाती है: सुपृष्ठी, डायजोलिन इत्यादि।
चिकित्सीय थेरेपी में विटामिन और खनिज परिसरों, इम्यूनोमोडुलेटर का उपयोग भी शामिल है। पूरे उपचार अवधि के दौरान, अधिक तरल पदार्थ का उपयोग किया जाना चाहिए, एक रबड़ और गर्म रूप में लेने के लिए खाते हैं।
एंटीबायोटिक दवाओं का आवेदन: चाहे उन्हें चाहिए

अक्सर, फेरनक्स और लारनेक्स की बीमारियों के उपचार में जीवाणुरोधी थेरेपी होती है।
Pharyngitis, Laryngitis, Tonsillitis, वायरस प्रकृति epiglotte एंटीबायोटिक्स का उपयोग किए बिना इलाज किया जाता है। हालांकि, अगर जुड़ता है जीवाणु संक्रमणपैथोलॉजी बहुत कठिन होती है। गंभीर जटिलताओं को विकसित करना संभव है।
निम्नलिखित मामलों में फेरनक्स और लारनेक्स की बीमारियों के लिए एंटीबायोटिक्स निर्धारित किए गए हैं:
- 6 दिनों से अधिक तापमान तापमान
- निमोनिया और अवरोधक ब्रोंकाइटिस के लक्षण
- लक्षण 10 दिनों से अधिक समय तक सहेजे जाते हैं
- purulent प्रपत्र
यह जानना महत्वपूर्ण है कि एंटीबायोटिक्स का अनुचित उपयोग और चयन एक पुरानी रूप के विकास को भड़क सकता है, इसलिए एंटीबायोटिक्स का उपयोग करने के लिए मना किया जाता है।
जीवाणुरोधी दवाओं से:
- पेनिसिलिन - ऑक्सैसिलिन, कार्बेनिसिलिन इत्यादि।
- मैक्रोलिड्स - क्लैरिथ्रोमाइसिन, और अन्य।
- सेफलोस्पोरिन - Cefadroxyl, Ceftrixone, Cefotaxim, आदि
- एयरोसोल एंटीबायोटिक्स का उपयोग किया जाता है, हेक्सालायर, टमिंग, ऑरपैप्ट इत्यादि।
एंटीबायोटिक्स रोगजनक सूक्ष्मजीवों के प्रकार के आधार पर चुनते हैं।
उपचार की विधि के रूप में साँस लेना

इनहेलेशन थेरेपी फेरनक्स, लारनेक्स और श्वसन अंगों की बीमारियों के इलाज के तरीकों में से एक है। इनहेलेशन के बाद, भड़काऊ प्रक्रिया घट जाती है, फेरनक्स को नरम हो जाता है, बलगम मर जाता है और दर्द कम हो जाता है। नेबुलाइज़र के लिए धन्यवाद, दवा को छोटे कणों में छिड़काया जाता है और बादाम के सभी कोनों में प्रवेश किया जाता है।
जब एक समाधान के रूप में उपयोग किया जाता है, तो आप उपयोग कर सकते हैं मिनरल वॉटर, विरोधी भड़काऊ एजेंट (नीलगिरी टिंचर, रोटोकन, आदि), एंटीसेप्टिक्स (, आदि), immunomodulators (, इंटरफेरॉन, आदि)।
यदि कोई नेबुलाइज़र नहीं है, तो आप स्टीम इनहेलेशन बना सकते हैं। भाप साँसों के लिए, आप औषधीय जड़ी बूटी, सोडा, आदि का उपयोग कर सकते हैं। घर पर व्यंजन भाप इनहेलेशन:
- प्याज और लहसुन। एक छोटा बल्ब सिर और लहसुन सिर फर्श लें। कैशिट्ज़ बनाएं और पानी का लीटर डालें। इनहेल हीलिंग जोड़े, एक टेरी तौलिया द्वारा देखा।
- इनहेलेशन सोडा। सोडा के 4 चम्मच भंग करने के लिए गर्म पानी के एक लीटर में। गले में गीले गीले के लिए यह एक अच्छा उपकरण है।
- आयोडीन घोल। आधा लीटर पानी उबालें और आयोडीन की 2-3 बूंदें जोड़ें। फिर पानी 60-65 डिग्री के तापमान के लिए ठंडा होता है और इनहेलेशन ले जाता है।
- हर्बल संग्रह। पाइन, जूनिपर और एफआईआर की एक समान संख्या लें। नतीजतन, कच्चे माल के 50 ग्राम प्राप्त किया जाना चाहिए। यह एक लीटर गर्म पानी के साथ डाला जाता है और इनहेलेशन के लिए इस्तेमाल किया जाता है।
- इनहेलेशन के फेज की बीमारियों में प्रभावी आवश्यक तेल: पाइंस, जुनिपर, एफआईआर। एक गिलास पानी पर पर्याप्त 20 बूंदें हैं।
साँसों में एक स्पष्ट चिकित्सकीय प्रभाव होता है, लेकिन इसे संचालन करने से पहले डॉक्टर से परामर्श लेना चाहिए।
गले कुल: एक प्रक्रिया कैसे करें

Rinsing के लिए, आप दोनों दवाओं और उपचार संयंत्रों का उपयोग कर सकते हैं। का दवाई आप उपयोग कर सकते हैं:
- रोटोकन
- समाधान
- नास्टुरया प्रोपोलिस
लोकप्रिय और लंबे ज्ञात एक नमकीन (एक गिलास पानी पर एक चम्मच नमक और कुछ सोडा) है। यदि आयोडीन के लिए कोई एलर्जी नहीं है, तो आयोडीन की 3 बूंदों को समाधान में जोड़ा जा सकता है।
सबसे आम I. प्रभावी व्यंजनों गले के लिए:
- नींबू का रस। ताजा नींबू लें, रस निचोड़ें। एक गिलास पानी में एक चम्मच रस के एक चम्मच। दिन में कई बार रिंसिंग करें।
- बीटर समाधान। Grater पर बीट grate, रस निचोड़ें और ऐप्पल सिरका का एक बड़ा चमचा जोड़ें।
- कैमोमाइल फूलों की सजावट। कच्चे माल का एक बड़ा चमचा लें और उबलते पानी का गिलास डालें। इसके बाद, 20 मिनट के लिए छोड़ दें, और फिर तनाव और गंतव्य के लिए उपयोग करें। इसी तरह, फूलों का एक काढ़ा, एक शिकारी तैयारी कर रहा है।
- हल्दी और नमक। फर्श पर एक चम्मच नमक और हल्दी लें और उबलते पानी के 260 मिलीलीटर डालें, 20-30 मिनट का आग्रह करें। उसके बाद, आप rinsing के लिए उपयोग कर सकते हैं।
30 मिनट में खाने के बाद प्रक्रिया को दिन में 5 बार से अधिक नहीं किया जाना चाहिए। इसके बाद, एक घंटे के लिए नहीं खाते हैं।
लोक उपचार

गले और लारनेक्स में सूजन प्रक्रियाओं को केवल दवा विधियों की सहायता से समाप्त किया जा सकता है। Laryngitis, Pharyngitis, Tonsillitis और Pharynx और Larynx के अन्य पैथोलॉजी के लक्षणों को कम करें लोक तरीकों की मदद करेगा।
Nasopharynx रोगों के उपचार के लिए लोकप्रिय व्यंजनों:
- हनी और नींबू। अनुपात 2: 1 शहद और नींबू का रस में मिलाएं। परिणामी मिश्रण का उपयोग दिन के दौरान चम्मच पर किया जाता है।
- शहद और मुसब्बर। शहद के 100 ग्राम और 0, एलो रस के 25 मिलीलीटर मिलाएं। यह उपचार संरचना दिन में तीन बार अंदर ली जाती है।
- विलो की छाल की सजावट। कॉर्टेक्स का एक बड़ा चमचा उबलते पानी के 260 मिलीलीटर डाला जाता है और आधे घंटे तक पानी के स्नान पर रखा जाता है। फिर तनाव और उबला हुआ पानी जोड़ें। भोजन से 20-30 मिनट पहले दिन में 2 चम्मच 3-4 बार लें। इस नुस्खा का उपयोग बच्चों में लैरींगिटिस का इलाज करने के लिए किया जा सकता है।
- प्याज का रस दिन में 4-5 बार ताजा रस प्याज के एक चम्मच में एंट बीमारियों के लिए इसकी सिफारिश की जाती है।
- शराब संपीड़न। 1: 3 अनुपात में पानी के साथ वोदका को विभाजित करें। कपड़े को समाधान में मिलाएं और गले की रात को लगाएं। त्वचा पर जलन प्रकट हो सकती है, इसलिए गर्दन क्षेत्र पर संपीड़न लागू करने से पहले, बच्चों की क्रीम के साथ स्नेहक।
- टैर से संपीड़ित। मिंडा क्षेत्र बच्चों की क्रीम के साथ चिकनाई। टैर की 2 बूंदों में रैग मिस्टन और निर्दिष्ट क्षेत्र में संलग्न करें। शीर्ष एक भीड़, पॉलीथीन फिल्म डालने और रुक गया।
- गोल्डन यूएसए और कलंची के रस के आधार पर मलम। गोल्डन यूएसए, कलंचो, पोर्क साला के रस के एक चम्मच पर जाएं। सामग्री पूरी तरह से मिश्रण और गले को चिकनाई। 3 प्रक्रियाओं के बाद, गले में गले गुजरना होगा।
नियमित उपयोग के साथ लोक विधियां त्रुटि और दर्द को कम करती हैं, जो रोगी की स्थिति में काफी सुविधा प्रदान करती है।
 यदि आप फेरनक्स और लारनेक्स रोगों की बीमारियों के लक्षणों के इलाज और उन्मूलन के लिए उपाय नहीं करते हैं, तो इससे अप्रिय परिणाम हो सकते हैं। Laryngitis का तीव्र रूप ब्रोंकाइटिस की वृद्धि को उत्तेजित कर सकता है
यदि आप फेरनक्स और लारनेक्स रोगों की बीमारियों के लक्षणों के इलाज और उन्मूलन के लिए उपाय नहीं करते हैं, तो इससे अप्रिय परिणाम हो सकते हैं। Laryngitis का तीव्र रूप ब्रोंकाइटिस की वृद्धि को उत्तेजित कर सकता है
फेरनक्स की पिछली दीवार के श्लेष्म की सूजन पेरिटोनज़िलरी फोड़ा का कारण बन सकती है। संक्रमण पास के अंगों तक फैलता है, फेरींगिटिस और लैरींगिटिस के विकास को उत्तेजित करता है। आमतौर पर यह streptocci द्वारा उकसाया जाता है।
यदि तीव्र फेरींगिटिस का कारण हेमोलिटिक स्ट्रेप्टोकोकस समूह ए है, तो यह आर्टिकुलर संधिशोथ के विकास को उकसा देता है। प्रतिरक्षा में कमी के साथ, वायरल निमोनिया संभव है।कन्नी काटना अप्रिय परिणाम तथा संभावित जटिलताओं, उपचार में देरी और न करने के लिए आवश्यक है।
10419 0
विदेशी संस्थाएं
विदेशी निकाय अक्सर भोजन (मछली और मांस की हड्डियों) के दौरान गले में पड़ जाते हैं या संयोग से (सिक्के, खिलौने, अनाज के अनाज के कण, दांत, नाखून, पिन इत्यादि)। दांतेदारों का उपयोग करते समय विदेशी निकायों की अवयव सामग्री बढ़ जाती है (खाद्य गांठ को नियंत्रित करने के लिए बंद)।अक्सर गले के विदेशी निकायों को उन बच्चों में देखा जाता है जो मुंह में विभिन्न वस्तुओं को डालते हैं। गर्म जलवायु वाले देशों में, विदेशी निकायों (लीच) जीवित लोगों द्वारा एक गले का पता लगाया जा सकता है, जो दूषित जलाशयों से पानी के उपयोग के परिणामस्वरूप अंदर आता है। तीव्र विदेशी निकाय अक्सर खाद्य गांठ के पारित होने के क्षेत्र में फंस जाते हैं: स्काईड्रेस, जीभ की जड़, फेरनक्स की तरफ की दीवारें, वाल्क्यूल, नाशपाती जेब।
बड़े विदेशी निकायों (निपल्स से सिक्के, खिलौने, अंगूठियां) एसोफैगस में प्रवेश करने से पहले, फेरनक्स के गियर हिस्से में रहते हैं।
गले में एक विदेशी शरीर की उपस्थिति निगलने के दौरान एक निश्चित स्थान पर एक अप्रिय भावना और सिलाई दर्द से प्रकट होती है। बड़े विदेशी निकायों की उपस्थिति में, जो एसोफैगस के प्रवेश द्वार पर हैं, विदेशी शरीर की सनसनी के अलावा, निगलना मुश्किल है, और कुछ प्रभावित - और सांस लेना। अगर गले में एक विदेशी निकाय है तो एक स्वादिष्ट वृद्धि है।
विदेशी निकायों वाले मरीजों का सर्वेक्षण फेरींगोस्कोपी के साथ शुरू किया जाना चाहिए। यदि फेरींगोस्कोपी के दौरान विदेशी निकाय का पता नहीं लगाया जाता है, तो एक अप्रत्यक्ष हाइपोपेरोस्कोपी लेना आवश्यक है, जिसके दौरान जीभ बादाम, वाल्केल, चुपके के आकार की उपास्थि या दीवारों के क्षेत्र में विदेशी निकाय को देखना संभव है नाशपाती के आकार की जेब।
बड़े शरीर फेरनक्स के कोमल हिस्से में स्पष्ट रूप से दिखाई देते हैं। नाशपाती की जेब के क्षेत्र में एक विदेशी निकाय की उपस्थिति के संकेतों में से एक आधा (लापरवाही झील) में देरी हो सकती है। फोमिंग लार, श्लेष्म झिल्ली की सूजन और सांस लेने में कठिनाई गंडिंग फेरनक्स के विदेशी निकाय पर संदेह करने का कारण दें। रोगी अक्सर विदेशी शरीर को हटाने के लिए बासी रोटी की परतों को निगलते हैं, जबकि यह ऊतकों या ब्रेक की गहराई में प्रवेश करता है। इस मामले में, फेरनक्स के मौखिक और सौम्य हिस्से का एक उंगली अध्ययन किया जाना चाहिए, जिसमें आप एक गहरे विदेशी शरीर को लेने की कोशिश कर सकते हैं। धातु के विदेशी शरीर के संदेह की उपस्थिति में, रेडियोग्राफी का प्रदर्शन किया जाता है।
चिमटी या कॉर्नकांग के साथ इसे कैप्चर करके पता लगाया गया विदेशी निकाय को हटाया जा सकता है। यदि विदेशी शरीर फेरनक्स के गियर हिस्से में है, तो खर्च करें स्थानीय संज्ञाहरण डिकाइन के फेरनक्स 2% समाधान या लिडोकेन के 10% समाधान के श्लेष्म झिल्ली की सिंचाई का उपयोग करना। फेरनक्स के कोमल हिस्से से विदेशी निकाय को हटाने से अप्रत्यक्ष या (शायद ही कभी) प्रत्यक्ष हाइपोपेरोस्कोपी के दौरान किया जाता है।
विदेशी निकाय को समय पर हटाने से जटिलताओं के विकास को रोकता है। यदि विदेशी शरीर बनी हुई है, तो फेरनक्स की दीवारों की सूजन विकसित होती है, संक्रमण आसन्न फाइबर में फैल सकता है। इस मामले में, समावेशी फोड़ा और अन्य जटिलताओं का विकास हो रहा है।
Pharynx के संभावित काल्पनिक विदेशी निकायों। ऐसे रोगी एक शिकायत के साथ विभिन्न डॉक्टरों की ओर जाते हैं कि उन्हें कई महीनों या वर्षों पहले एक विदेशी निकाय द्वारा दबा दिया गया था। अब तक, वे दर्द महसूस करते हैं, साथ ही साथ एक विदेशी शरीर की उपस्थिति, जो आगे बढ़ने में सक्षम है। एक उद्देश्य परीक्षा के दौरान, गले में किसी भी बदलाव को चिह्नित नहीं किया जाता है।
रोगियों की सामान्य स्थिति का उल्लंघन नहीं किया जाता है। ये रोगी विभिन्न न्यूरोसिस (न्यूरोटिक, मनोचुर्ग, आदि) से बीमार हैं। उन्हें यह समझाने में बहुत मुश्किल है कि उनके पास कोई विदेशी निकाय नहीं है।
Pharynx के श्लेष्म झिल्ली की तीव्र सूजन शायद ही कभी अलग है। इसे अक्सर साथ मिलाया जाता है तीव्र राइनाइटिस, एंजिना, लैरींगिटिस। तीव्र फेरींगिटिस अक्सर एआरएस, स्कारलेटिन, खसरा इत्यादि का लक्षण होता है।
एटियलजि
एक सामान्य या स्थानीय हाइपोथर्मिया के बाद इन्सुलेट तीव्र फेरींगिटिस हो सकता है, तीव्र भोजन के स्वागत से, जो श्रमिकों में हानिकारक रासायनिक उद्यमों में काम करना शुरू कर दिया है।नैदानिक \u200b\u200bतस्वीर
अधिकांश रोगियों में, सामान्य स्थिति लगभग खराब नहीं होती है। शरीर का तापमान सामान्य या subfebrile है। केवल बच्चों में यह उच्च संख्या तक पहुंच सकता है। रोगी सूखापन की संवेदनाओं के बारे में शिकायत करते हैं, घुमावदार और गले में गले लगाते हैं, जिन्हें निगलने के दौरान बढ़ाया जाता है और कान को दिया जा सकता है। कभी-कभी बिछाने की संवेदना होती है। श्रवण पाइप के श्लेष्म झिल्ली के क्षेत्रीय के कारण कोई सुनवाई में गिरावट नहीं होती है। गर्म, गैर-परेशान करने वाले व्यंजनों के उपयोग के बाद गले का दर्द घटता है।फेरींगोस्कोपिक पैटर्न को श्लेष्म झिल्ली के फेरनक्स, हाइपरमिया और एडीमा की पिछली दीवार पर श्लेष्म-पुष्प निर्वहन की उपस्थिति से विशेषता है, जो फेरनक्स की दीवारों से पीछे के फुटपाथों और जीभ तक जा रहे हैं। फेरनक्स अतिशयिकता की पिछली दीवार के लिम्फैड फॉलिकल्स, बीत गए, बढ़े हुए, स्पष्ट रूप से श्लेष्म झिल्ली (चित्र 117) के तहत कार्य करते हैं। क्षेत्रीय लिम्फ नोड्स में वृद्धि हो सकती है।
अंजीर। 117. तीव्र फेरेंगिट
इलाज
भोजन को बाहर करना, फेरनक्स के श्लेष्म झिल्ली को परेशान करना आवश्यक है। 3-5 दिनों के बाद उपचार के बिना भी, वसूली आती है। क्षारीय समाधान के साथ फेरनक्स के इनहेलेशन या पुलरीकरण, अल्बासिड या एंटीबायोटिक्स का 5% समाधान किया जा सकता है। एरोसोल असाइन करें (कमेटन, इनहेलिप, प्रोपोजोल, इंजकैमुफ, आदि), चूसने वाली गोलियां (फालिमिंट, फरींगोजेप्ट), कीटाणुशोधक (फुरसिलिन, इथेनिडाइन लैक्टेट, इन्फ्यूजन) औषधीय पौधे)। केवल ऎसे उच्च तापमान निकायों को एंटीबायोटिक्स और एंटीप्रेट्रिक दवाएं निर्धारित की जाती हैं।पुरानी फेरेंगिट
क्रोनिक फेरींगिटिस एक आम बीमारी है। 30% से अधिक रोगी जो विभिन्न आकारों के लोर अलमारियों पॉलीक्लिनिक, बीमार पुरानी फेरींगिटिस में जोड़ते हैं।एटियलजि
फेरनक्स के श्लेष्म झिल्ली की पुरानी सूजन एक पॉलीथोलॉजिकल बीमारी है। अक्सर, पुरानी फेरींगिटिस उन श्रमिकों में विकसित होती है जो औद्योगिक परिसर को धूलने की स्थितियों में हानिकारक रसायनों के साथ काम करते हैं। एक महत्वपूर्ण भूमिका के रूप में तीव्र खाद्य पदार्थ पीकर खेला जाता है, बुरी आदतें (धूम्रपान, शराब दुरुपयोग), साथ ही नाक श्वसन का उल्लंघन, आसपास के अंगों में पुरानी संक्रमण फॉसी की उपस्थिति (पुरानी राइनाइटिस, चमक रही है, क्रोनिक टॉन्सिलिटिसमौखिक गुहा की पुरानी रोगविज्ञान)।फारेनज श्लेष्म झिल्ली की पुरानी सूजन पाचन तंत्र (क्रोनिक गैस्ट्र्रिटिस, एंटरटाइटिस, कोलाइटिस), यकृत, पैनक्रिया, गर्भाशय और इसके परिशिष्ट, एंडोक्राइन सिस्टम (मधुमेह, हाइपरथायरायडिज्म) की पुरानी बीमारियों को बनाए रखती है। अक्सर, पुरानी फेरींगिटिस विभिन्न न्यूरोसिस वाले मरीजों में होती है, और क्रोनिक फेरींगिटिस की लक्षण विज्ञान न्यूरोसिस के कोर्स को खराब करती है।
नैदानिक \u200b\u200bतस्वीर
पुरानी कैटरहल, हाइपरट्रॉफिक और एट्रोफिक फेरींगिटिस को अलग करें।क्रोनिक कैटरहल फेरींगिटिस
रोगी गले में विदेशी शरीर की भावना, बलगम को अलग करने के साथ-साथ दिल की धड़कन की भावना के बारे में शिकायत करते हैं। अतिशयोक्ति, विलुप्त श्लेष्म झिल्ली अस्थिर श्लेष्म-फ्लिंट के साथ कवर किया गया है। अक्सर पुरानी सूजन प्रक्रिया पीछे pacifices, जीभ पर जाती है। कुछ रोगियों के पास तेजी से लोचदार होता है, बढ़ती जीभ कटाई वाले फेरनक्स विभाग में कम हो जाती है, इसलिए वे केवल एक निश्चित स्थिति में सो सकते हैं। कभी-कभी फेरनक्स की श्लेष्म झिल्ली एक ग्रे छाया प्राप्त करती है या धब्बे से ढकी होती है, जो गंभीर वासोमोटर विकारों को इंगित करती है।क्रोनिक हाइपरट्रॉफिक फेरींगिटिस
मरीजों को गले में धुंधला दर्द के बारे में चिंतित हैं, मोटी श्लेष्म को लगातार खींचने की आवश्यकता है। फेरींगोस्कोपिक तस्वीर अलग है। फेरनक्स की श्लेष्म झिल्ली अतिसंवेदनशील, मोटी, आइसलेट मोटी श्लेष्म के साथ कवर किया जाता है। फेरनक्स की पिछली दीवार में, बढ़ी, अतिशयोक्तिपूर्ण और विलुप्त लिम्फैडेडिक संरचनाएं ध्यान देने योग्य और विस्तारित गठन हैं। इस मामले में, दानेदार फेरींगिटिस की उपस्थिति पर संदेह किया गया।यदि देर से हाइपरट्रॉफिक फेरींगिटिस हैं, तो लाल के निरंतर विस्तारित संरचनाओं के रूप में फेरनक्स की तरफ की दीवारों पर लिम्फैडेनोइड ऊतक का हाइपरट्रॉफी है। अक्सर एक रोगी में इन दो रूपों को संयुक्त किया जाता है। ग्रैन्यूल का तेज हाइपरट्रॉफी, साइड रोलर्स और मूर्तियों को कभी-कभी उन लोगों में देखा जाता है जिन्होंने बादाम को हटा दिया है। हाइपरट्रॉफिड लिम्फैड संरचनाओं पर प्रक्रिया के उत्साह के साथ, पीले रंग और सफ़ेद बिंदुओं (हवादार follicles) या एक सफेद फाइब्रिनो भड़कना देखना संभव है।
क्रोनिक एट्रोफिक फेरींगिटिस
रोगी सूखापन, दिल की धड़कन, आकर्षक और गले में सूखी परतों के गठन की शिकायत करते हैं। विशेष रूप से सभी सुबह प्रकट होता है। एक लंबी बातचीत के परिणामस्वरूप, गला सूख जाता है, इसलिए रोगी को पानी के एक एसआईपी पीने के लिए मजबूर होना पड़ता है। फेरींगोस्कोपी के साथ, यह पता चला है कि फेरनक्स की श्लेष्म झिल्ली तेजी से परिष्कृत है, रक्त वाहिकाओं के ग्रिड को इसके माध्यम से चिल्लाया जाता है। फेरनक्स की सतह पारदर्शी सूखे निर्वहन की एक पतली परत से ढकी हुई है, जिसे तथाकथित लाहौर चमकता है। लॉन्च मामलों में, शुष्क श्लेष्म झिल्ली हरे या पीले रंग की परतों से ढकी हुई है। कभी-कभी, यदि ऐसी परतें हैं, तो रोगी किसी भी चीज़ के बारे में शिकायत नहीं करते हैं।ऐसा होता है कि रोगी गले में दर्द सहित कई शिकायतें करते हैं, और फेरींगोस्कोपी के साथ, आर्द्रता निर्धारित होती है, अपरिवर्तित श्लेष्म झिल्ली। इस मामले में, हम फेरनक्स के पराथसाइड्स के बारे में बात कर रहे हैं।
इलाज
सबसे पहले, फेरनक्स के श्लेष्म झिल्ली में पुरानी सूजन प्रक्रिया का समर्थन करने वाले कारकों को खत्म करना आवश्यक है: व्यावसायिक नुकसान, धूम्रपान, शराब। आहार कोमल होना चाहिए। इसे पाचन चैनल की एक बीमारी, गर्भाशय के परिशिष्ट, एंडोक्राइन पैथोलॉजी, नाक श्वसन को बहाल करने, आसन्न अंगों में संक्रमण के ध्यान को खत्म करने, न्यूरोसिस का इलाज करने के लिए सक्रिय रूप से इलाज किया जाना चाहिए।इनहेलेशन, सिंचाई, रिंसिंग के रूप में क्षारीय समाधान स्थानीय रूप से लागू होते हैं। बढ़ाव चरण में फेरनक्स के श्लेष्म झिल्ली पर विरोधी भड़काऊ दवाओं को प्रभावित करता है। हाल के वर्षों में, हीलियम-नियॉन लेजर द्वारा फेरनक्स की पिछली दीवार की विकिरण पुरानी एट्रोफिक फेरींगिटिस का इलाज करने के लिए प्रयोग की जाती है। प्रभावी क्रोनिक फेरींगिटिस, विशेष रूप से हाइपरट्रॉफिक के सभी रूपों के साथ फेरनक्स के श्लेष्म झिल्ली पर क्रायसियम है।
डि Zabolotnaya, yu.v. मिटिन, एसबी। एसएमईएसपिंग, यू.वी. डेव
